Профилактика
Чтобы предотвратить у недоношенного малыша, важно устранить провоцирующие заболевание факторы:
Будущей маме следует следить за своим здоровьем и своевременно лечить инфекции.
В родильном доме и детских больницах важно строго соблюдать санитарно-эпидемиологический режим.
Родившемуся с асфиксией новорожденному следует проводить своевременные и правильные реанимационные мероприятия.
Малышей следует сразу после родов прикладывать к груди и вскармливать женским молоком.
Если у новорожденного, появившегося на свет раньше срока, имеются расстройства дыхания, а также есть предрасполагающие факторы (сложные роды, болезни матери и другие), целесообразно сразу после родов назначить антибиотик.
В домашних условиях нужно следить за гигиеной, микроклиматом и режимом дня новорожденного.

Принципы лечения
После постановки диагноза нужно начать терапию как можно раньше. Лечение пневмонии у новорожденных включает ряд процедур, которые назначаются в комплексе.
- Прием антибактериальных препаратов. Если врач может предположить природу возникновения пневмонии, то антибиотик назначается эмпирическим способом. Обычно это препарат широкого спектра действия, который нужно начать принимать как можно раньше. После проведения расширенных анализов, возможно, придется сменить лекарство. Считается. Что наиболее эффективны антибиотики внутримышечно, но современные препараты хорошо помогают и при приеме их перорально. Если спустя двое суток не наблюдается улучшения состояния ребенка, препарат подобран неправильно. В этом случае длительность выздоровления будет больше.
- Прием пробиотиков. Для предотвращения развития дисбактериоза обязательно назначаются препараты, которые восстанавливают микрофлору кишечника.
- Иммуномодулирующие препараты или витаминные комплексы. Назначаются врачом при необходимости, в зависимости от состояния новорожденного. Чаще эти лекарства выписываются уже после излечения, для скорейшего восстановления после болезни.
- Внутривенные вливания. Для облегчения тяжелого состояния врач назначает капельницы с физраствором. Введение физраствора внутривенно помогает снять интоксикацию.
- Противокашлевые препараты. Помогают в отхождении мокроты, облегчают состояние грудничка.
- Жаропонижающие средства. В начале лечения помогают плохо, используются только при необходимости.
- Вибрационный массаж грудной клетки. Проводится для скорейшего отхождения мокроты.
- Физиотерапевтические процедуры. Обычно проводятся, когда острая стадия заболевания уже миновала. При пневмонии часто назначают ингаляции.
Длительность выздоровления
Сколько лечится пневмония у новорожденного ребенка, в том числе при недоношенности по времени, зависит от степени развития заболевания на момент начала лечения и иммунитета малыша. Обычно выздоровление занимает 10-15 дней. Если появляются осложнения, то впоследствии придется долечивать их.
При лечении важен полноценный и практически круглосуточный уход за новорожденным. На первый план выходит соблюдение питьевого режима: грудничка нужно как можно чаще поить. А если новорожденный малыш находится на грудном вскармливании, то увеличить частоту прикладываний к груди. Пусть ребенок сосет грудь недолго, но часто.
Важна температура воздуха в комнате, палате. Нужно избегать перегрева и переохлаждения. Недоношенного новорожденного и вовсе кладут в кувез, где создаются необходимые для него условия. Лечение пневмонии у новорожденных зависит также и от соблюдения гигиены: в помещении следует регулярно проводить влажную уборку, осуществлять гигиенические процедуры.
Особенности течения пневмонии у недоношенных детей
Родители и другие взрослые люди, осуществляющие уход за младенцем, должны очень внимательно отнестись к следующим аспектам физического состояния ребенка:
- Вялость, раздражительность, плаксивость, одышка. Ранние признаки заболевания отражаются на вегетативной нервной системе. Малыш без внешних причин начинает капризничать, плохо спит, отказывается брать грудь, тяжело дышит. Часто при длительном кормлении можно заметить посинение губ, кожных покровов. Эти тревожные звоночки должны стать первопричиной обращения к участковому педиатру, который направит младенца на комплексное обследований в специализированное учреждение (больницу, перинатальный центр).
- Изменение веса ребенка, что вызвано отечностью, постоянный плач, выраженное посинение кожных покровов, частая отрыжка, нарушение дыхательной функции и многие другие типичные признаки воспалительного процесса. Эти проявления характеризуют второй этап развития заболевания, при котором все симптомы становятся ярко выраженными. Ребенка следует немедленно госпитализировать, так как неоказание срочной медицинской помощи в 99% приводит к гипоксии (кислородному голоданию) и комплексному отставанию в развитии, которое будет трудно или просто невозможно преодолеть в будущем. Также у ребенка отмечаются множественные сбои в работе внутренних органов, печеночная недостаточность, холестаз.
- Увеличение температуры тела, иногда до лихорадочного состояния. Резкая потеря массы тела, развитие впалой грудной клетки, значительное увеличение объемов печени, стойкая видимая синюшность кожных покровов, постоянная сонливость и заторможенность. Такое состояние является следствием запущенной болезни. Ребенок постоянно испытывает нехватку кислорода, он бледен, совсем не ест, отказывается от воды. Почти не кричит и не плачет, так как не имеет физических сил для проявления эмоций. Процессы дефекации и опорожнения мочевого пузыря сильно растянуты во времени. Родителям такого ребенка следует принять экстренные меры, иначе младенец может погибнуть.

Методы диагностики
Чтобы точно установить диагноз у недоношенных младенцев, медицинские работники реализуют обследования клинического характера, лабораторные анализы. Проводится клинико-анамнестический сбор сведений и эпидемиологические исследования. Если есть подозрения на протекающее воспаление в легких, маленький пациент направляется на сдачу анализов следующего типа:
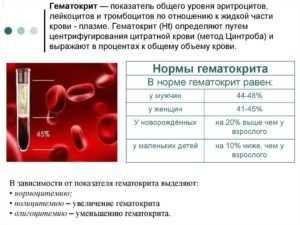 Анализ гематокритного числа для диагностики пневмонии
Анализ гематокритного числа для диагностики пневмонии
- Рентгенография.
- Анализ гематокритного числа.
- Обследование газового состава плазмы.
- Проведение обследования вирусного характера и бактериологического посева на возбудителей.
- Анализ мочи.
На основе полученных результатов лечащий доктор имеет возможность рекомендовать действенное лечение.
Терапия назначается с применением антибиотика, который наиболее подходит для устранения патогенных бактерий, выявленных при бактериологическом посеве.
Патогенетические признаки у новорожденных
Когда ребенок родился здоровым, это не означает наличия у него сильной иммунной системы. Некоторые бактерии являются антагонистами по отношению к другим возбудителям заболеваний дыхательного тракта. Так, протей способен уничтожать грамотрицательные бактерии.
У недоношенных детей наблюдается недоразвитие защитных факторов альвеолярной ткани: прослеживаются дефекты сурфактанта, отсутствуют альвеолярные макрофаги (клетки, которые уничтожают микробы в альвеолах), бронхиальная стенка слабая. На фоне таких изменений сложно предположить, что встреча с инфекционными агентами не вызовет воспалительных реакций. Единственным спасением становится борьба одних представителей микробного мира с другими.
При бактериальном обсеменении дыхательных путей протеем на протяжении нескольких месяцев не прослеживается пневмоний, обусловленных грамотрицательными палочками. Протей является патогенной бактерией и способен самостоятельно вызвать воспаление легких у грудничков.
Взаимодействие в микробном мире – сложный механизм, который достоверно не изучен человеком. Очевидно, что повальное применение антибиотиков не рационально. Особенности назначения данных лекарств требуют контроля дозировки и курса терапии. Из-за нарушения схемы терапии инфекций антибактериальными средствами, многие бактерии выработали устойчивость, что осложняет процесс их терапии.
Причины врождённой пневмонии

Болезнь носит название врождённой пневмонии именно потому, что инфицирование произошло до рождения.
Это заболевание нельзя назвать распространённым: на 1000 детей приходится менее двух малышей с данным заболеванием.
Однако это – опасное заболевание, результатом которого является поражение лёгких ребёнка.
Последствия могут быть самые печальные, вплоть до летального исхода.
Причины заболевания – различные, в зависимости от способа инфицирования.
Внутриутробное инфицирование может происходить двумя путями:
- Гематогенный или трансплацентарный способ (через плаценту, то есть из крови матери в кровь ребёнка). Такой вид пневмонии опасен, но встречается редко. Более того, если у будущей мамы серьёзная инфекция, это вызывает существенное ухудшение состояния здоровья и заставляет её обратиться к врачу. Специалист назначает лечение и принимает меры, которые помогают маме и будущему ребёнку избежать тяжёлых последствий.
- Бронхогенный способ инфицирования. Он имеет разновидности:
- антнатальный (инфекция попала ребёнку в лёгкие из околоплодных вод);
- интранатальный (инфекция попала в организм во время прохождения ребёнка по родовым путям);
- постнатальный (инфекция попала в роддоме после рождения).
Постнатальную пневмонию часто путают с врождённой, потому что не всегда представляется возможным определить момент инфицирования.
Встречаются и комбинированные случаи. Именно они представляют повышенную сложность в лечении и представляют наибольшую опасность для малыша.
Возбудителями заболевания выступают:
- При гематогенном способе инфицирования: вирус герпеса, вирус краснухи, цитомегаловирус, токсоплазмоз, листериоз, сифилис и пр. Заболевание у ребёнка в данном случае проявляется в течение 3-х суток и является частью общего процесса.
- При бронхогенном пути инфицирования: стафилококк, стрептококк, хламидии, уреаплазмоз, кандидоз и пр. Наибольшее распространение (около 50%) имеет врождённая бронхогенная пневмония, которую вызывают стрептококки группы В. Такая форма часто встречается у новорождённых, даже если мама перенесла кесарево сечение.
Говоря о путях инфицирования и причинах врождённой пневмонии, следует обратить внимание на факторы риска
Пневмония у новорожденных: причины и последствия
Внутриутробная пневмония у новорожденных: причины и последствия. Пневмония у новорожденных диагностируется примерно в …«Подробнее»
К ним относятся:
- Инфекционные заболевания беременной женщины, воспалительные заболевания моче-половой системы и кишечника.
- Лихорадка у роженицы.
- Наличие у роженицы хориоамниовита (воспаление верхнего слоя эндометрия или плодных оболочек), церцивита (воспаление шейки матки), эндометрита (воспаление слизистой матки) и пр.
- Внутриутробная гипоксия (кислородное голодание) плода и возникшая в результате неё мекониальная аспирация (проникновение околоплодных вод в дыхательные пути ребёнка).
- Асфиксия плода (кислородное голодание, удушье) во время родов.
- Нарушения центральной нервной системы плода.
- Синдром дыхательных расстройств у ребёнка.
- Недоношенность. У глубоко недоношенных детей (с массой тела до1500 г) врождённую пневмонию могут вызывать даже вирусы ветряной оспы и энтеро-вирусы.
Симптомы пневмонии у грудничков
Болеют пневмонией приблизительно 20 детей из 1000 в возрасте до 3-х лет.
В зависимости от возраста ребёнка проявление пневмонии имеет свои особенности и признаки.
Симптомы пневмонии у грудничка от 1 месяца
Возбудителями заболевания являются:
- стрептококки;
- клебсиелла;
- пневмококко-гемофильная флора;
- хламидии;
- микоплазмы.
Заражение происходит, как правило, от окружающих. Часто инфекция присоединяется во время острого респираторного заболевания или является осложнением после гриппа, кори и пр.
Признаки пневмонии у грудничка обычно ярко выражены:
Если пневмония развивается на фоне ОРЗ, то присутствует сильная заложенность носа.
Кашель не проходит, а становится более частым и глубоким.
Поднимается высокая температура (38°С и более), которую тяжело сбить. Повышение температуры – защитная реакция организма на инфекцию. Вирусы и бактерии состоят из белков, при нагревании они погибают. Однако высокая температура на протяжении длительного времени начинает наносить вред самому организму ребёнка.
Дыхание становится частым, появляется одышка. Это проявления дыхательной недостаточности. Лёгкие отвечают за процесс газообмена, – проводят в кровь кислород из воздуха и выводят углекислый газ. При недостатке кислорода начинают страдать все органы и системы организма.
Срыгивания, рвота, неустойчивый стул. Эти признаки свидетельствуют об интоксикации. Патогенные микроорганизмы отравляют детский организм продуктами своей жизнедеятельности. Как следствие – слабость, вялость, плач ребёнка.
Бледность кожи. При прогрессировании заболевания кожные покровы могут приобретать даже синюшкый или сероватый оттенок
Особенное внимание следует обратить на носогубный треугольник, он меняет цвет на синеватый или сероватый во время кашля, при кормлении, беспокойстве ребёнка. Эти симптомы свидетельствуют о нарушениях в работе сердечно-сосдистой системы.
Малыш тяжело переносит своё состояние. Ребенок отказывается от еды или плохо ест, вес не прибавляется.
Приступы кашля мешают спать. Малыш постоянно беспокоен, плачет и капризничает.
Врождённая пневмония
Врождённая пневмония у новорождённых: причины и последствия. Здоровье маленького человека всегда на первом …«Подробнее»
Симптомы пневмонии у грудничка до 1 месяца
У детей этого возраста симптомы пневмонии могут быть стёрты. Исключение – врождённая пневмония.
При врождённой пневмонии (плацентарной или бронхогенной антнатальной) сразу после рождения ребёнка присутствуют признаки заболевания:
- слабый крик или его отсутствие;
- затруднённое дыхание;
- сухая бледная кожа с синеватым оттенком, отёки конечностей;
- отсутствие рефлексов или слабые рефлексы;
- слабый мышечный тонус;
- увеличенная печень и пр.
Таким детям ставят не выше 6 баллов по шкале АПГАР, сразу проводят исследования и начинают лечение.
При интранатальной и постнатальной пневмонии симптомы проявляются на 3-7 день.
Исключение – хламидийная инфекция, в этом случае до проявления заболевания проходит от 3 до 6 недель.
Как правило, основные симптомы заболевания у ребёнка этого возраста выражены в основном проявлениями интоксикации организма:
- срыгивания, отказ от еды;
- вялость;
- нарушение сердечно-сосудистой деятельности: глухость тонов сердца, тахикардия, учащённый пульс;
- температура может подниматься, понижаться или оставаться на одном уровне.
Степень проявления симптомов свидетельствует о тяжести заболевания.
Если воспалением затронут небольшой участок лёгкого, то речь идёт об очаговой пневмонии.
Но воспалительный процесс может распространиться на долю лёгкого или на всё лёгкое, что значительно увеличит тяжесть заболевания.
Различают три стадии пневмонии:
- Лёгкая. Характеризуется высокой температурой (около 39°С) и незначительным ухудшением состояния здоровья.
- Среднетяжёлая. Присутствует интоксикация организма, одышка, синеет носогубный треугольник. Ребёнок вялый или, наоборот, очень беспокойный.
- Тяжёлая. При температуре около 40°С нарастает одышка, учащается сердцебиение. Кожа приобретает серый или синеватый цвет.
Важно знать, что у грудных детей при пневмонии состояние может стремительно ухудшаться. Поэтому своевременное обращение за медицинской помощью очень важно.
Профилактика
Не допустить развитие пневмонии у недоношенных детей можно, если предотвратить развитие факторов, формирующих заболевание. Для этого необходимо выполнять следующие правила профилактики:
 Для профилактики пневмонии у ребенка беременным женщинам стоит следить за своим здоровьем
Для профилактики пневмонии у ребенка беременным женщинам стоит следить за своим здоровьем
- Беременной женщине рекомендуется следить за собственным здоровьем, ограждать себя от возможного инфицирования.
- Тщательно следить за собственной гигиеной и чистотой новорожденного младенца.
- Новорожденным, появившимся на свет с симптомами асфиксии, должны вовремя оказать реанимационные мероприятия.
- После появления на свет младенца его рекомендуют сразу приложить к груди.
- Если роды или беременность проходили тяжело, а ребенок родился с расстройствами дыхательной системы, то врачи сразу должны назначить антибиотик для профилактики.
Фиксирование у младенцев пневмонии требует повышенных усилий для лечения, а также постоянный контроль состояния маленького пациента. После проведенной терапии следует периодически проходить курс лечебной профилактики.
Последствия врождённой пневмонии

Самое главное – своевременно поставленный диагноз и вовремя начатое лечение.
Пневмония – опасное заболевание, которое может повлечь за собой негативные последствия.
Если лечение было неадекватным, после острой фазы болезнь может затихнуть, но не отступить, а перейти в хроническую форму с периодическими обострениями.
Воспаление может перекинуться и на здоровые ткани лёгких.
При слиянии очагов воспаления образуются значительные площади поражённых тканей.
Такая ситуация в сочетании с особенностями развития дыхательной системы у новорождённых может привести к отёку лёгких и лёгочной недостаточности.
- плевриты;
- абсцессы;
- сердечно-сосудистая недостаточность;
- недостаток массы тела (особенно у недоношенных детей);
- изменение кислотно-щелочного баланса крови.
В тяжёлых случаях может произойти деструкция (разрушение) тканей в лёгких новорождённого с образованием спаек и полостей.
Такая патология в дальнейшем не даёт лёгким нормально функционировать.
Это приводит к эмфиземе и развитию токсикоза, который очень тяжело лечится.
Сколько возможных осложнений после пневмонии может быть у недоношенных детей?
Список можно назвать бесконечным, потому что организм недоношенного ребёнка обладает повышенной уязвимостью и слабым иммунитетом.
Такие дети с врождённой пневмонией очень тяжело лечатся, не исключён и летальный исход.
Часто даже своевременно начатое и адекватное лечение не даёт нужного результата.
Любой ребёнок, даже после успешного лечения, длительное время нуждается в повышенном внимании, заботе и наблюдении у врача.
Такое опасное заболевание, как врождённая пневмония, а особенно двухсторонняя, ослабляет детский организм и делает его восприимчивым к различным инфекциям.
Последствия недуга
Какие бывают последствия и сколько лечить по времени геморрагический синдром у новорожденных? Это будет зависеть от того, как скоро родители обратили внимание на внешние и внутренние изменения ребенка. Среди всевозможных последствий можно выделить самые распространенные:
- кровоизлияния в мозг;
- надпочечную недостаточность;
- обильные внутренние кровотечения;
- нарушения сердечной системы;
Нередко последствием также выступает гиповолемический шок, и проявляется он в виде повышенной температуры тела, бледности покровов кожи, пониженного артериального давления и общей слабости.
Чтобы всего этого не допустить, как только появились первые признаки геморрагического синдрома, обязательно нужно как можно скорее обратиться к врачам.
Внутриутробная пневмония
Заболевание возникает в результате инфицирования плода:
- трансплацентарно, гематогенным путем;
- антенатально, при инфицировании через зараженные околоплодные воды — инфекционный агент попадает непосредственно в легкие плода.
Причины развития внутриутробной пневмонии:
- реализация и генерализация TORCH-инфекции (токсоплазмоза, хламидиоза, цитомегаловирусной или герпетической инфекции, листериоза, сифилиса);
- инфекционно-воспалительные заболевания мочеполовой системы и желудочно-кишечного тракта у беременной с нисходящим путем инфицирования и заражением околоплодных вод (наиболее частым возбудителем считается стрептококк группы В (серовары I и II);
- острые вирусные и бактериальные инфекции, перенесенные беременной на поздних сроках беременности.
Чаще всего заражение плода происходит в последние недели, сутки или часы перед родами. Риск развития внутриутробно обусловленного воспаления легких у плода значительно выше у недоношенных детей.
Факторы риска и причины внутриутробного инфицирования плода с развитием воспаления легких:
- хроническая внутриутробная гипоксия;
- врожденные пороки развития бронхолегочной системы;
- гестационная незрелость плода, недоношенность;
- эндометриты, цервициты, хориоамниониты, вагиниты, пиелонефриты у роженицы;
- фетоплацентарная недостаточность с нарушением плацентарного кровообращения.
Отличительными чертами внутриутробной пневмонии являются:
- развитие симптомов заболевания в первые сутки жизни ребенка (до выписки из роддома), реже в течение 3-6 недель (хламидийная и микоплазменная пневмония);
- болезнь сопровождается другими проявлениями внутриутробной инфекции — сыпь, конъюнктивит, увеличение печени и селезенки, симптомы менингита или энцефалита, другие патологические проявления TORCH-инфекции;
- патология чаще проявляется двухсторонним воспалительным процессом, усугубляющим течение заболевания;
- заболевание протекает на фоне глубокой недоношенности, болезни гиалиновых мембран, множественных ателектазов или бронхоэктазов и других пороков развития бронхов и легких.

К симптомам внутриутробной пневмонии относятся:
- одышка, возникающая сразу после родов или в первые несколько суток после рождения ребенка, реже в более поздний период;
- участие в акте дыхания вспомогательных мышц, которое проявляется втягиванием межреберных промежутков, яремной ямки;
- пенистые выделения из ротовой полости;
- приступы цианоза и апноэ;
- отказ от еды, срыгивания;
- утомляемость при сосании;
- лихорадка;
- частый малопродуктивный кашель, иногда до рвоты.
Дополнительными признаками внутриутробной пневмонии являются:
- нарастающая бледность кожи;
- повышенная кровоточивость;
- увеличение печени и селезенки;
- склерема, различные экзантемы и энантемы;
- нарастающее снижение массы тела.
При отсутствии своевременной диагностики и назначения адекватного лечения у ребенка отмечается усугубление дыхательной недостаточности, развитие сердечной и сосудистой недостаточности и инфекционно-токсического шока.
Особенно часто патология развивается у глубоко недоношенных новорожденных или у ребенка со значительной морфофункциональной незрелостью дыхательной системы (при нарушении синтеза сурфактанта, пневмотораксом, множественными врожденными пороками развития легких и бронхов, тимомой).
Поэтому течение болезни усугубляется сложными сопутствующими патологиями и часто приводит к летальным исходам, особенно тяжелая двухсторонняя пневмония.
Истинные внутриутробные пневмонии встречаются в 2-4 % случаев, наиболее часто у новорожденных развиваются пневмонии во время или после рождения.
Особенности терапии у новорожденных
Лечение вышеуказанной патологии должно быть комплексным. Терапевтическая схема индивидуальна для каждого пациента. Лечебные манипуляции направлены на устранение обструкции бронхов и восстановление их функций.
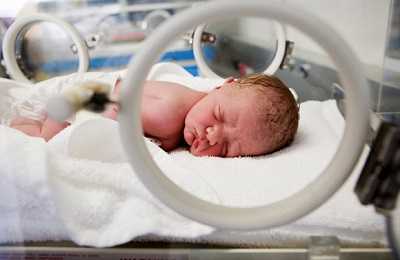 При подозрении на развитие патологии у ребенка его изолируют от матери и переводят в неонатальное отделение. Недоношенных малышей помещают в мальцеровский бокс (кувез, мединкубатор).
При подозрении на развитие патологии у ребенка его изолируют от матери и переводят в неонатальное отделение. Недоношенных малышей помещают в мальцеровский бокс (кувез, мединкубатор).
Выбор способа кормления зависит от многих факторов (степени зрелости организма ребенка, тяжести и этиологии заболевания, выраженности рефлексов). Лучше всего малыша кормить материнским молоком. При не совсем корректной терапии пневмония может перейти в хроническую форму.
Противомикробные средства – основа лечения врожденной пневмонии. Своевременно начатая антибиотикотерапия и грамотный подбор антибактериальных медикаментов – ключевые условия успешного и быстрого излечения малыша.
Делать это категорически запрещено. Прежде всего необходимо определить чувствительность микроорганизмов к воздействию того или иного антибиотика. Чаще всего этиология воспаления легких связана с условно-патогенной микрофлорой, стрептококками группы В и пневмококками, поэтому при лечении пневмонии медики используют комплексные антибиотики, которые эффективно воздействуют на грамотрицательную и на грамположительную микрофлору.
 В практических условиях наиболее доступны антибиотики пенициллинового ряда (Карбенициллин, Ампициллин, Оксациллин, Ампиокс, Ванкомицин). Они эффективны в отношении различных грамотрицательных и некоторых грамположительных микробов. Неплохие результаты получают при комбинированном использовании антибиотиков с аминогликозидами (Нетилмицин, Амикацин, Гентамицин).
В практических условиях наиболее доступны антибиотики пенициллинового ряда (Карбенициллин, Ампициллин, Оксациллин, Ампиокс, Ванкомицин). Они эффективны в отношении различных грамотрицательных и некоторых грамположительных микробов. Неплохие результаты получают при комбинированном использовании антибиотиков с аминогликозидами (Нетилмицин, Амикацин, Гентамицин).
Если в течение 2-х суток от начала лечения антибиотиками пенициллинового ряда и аминогликозидами терапевтический эффект отсутствует, тогда назначают цефалоспорины III-ІV поколения (Цефтазидим, Цефоперазон, Клафоран, Цефтриаксон, Цефамандол, Цефалоспорин, Цефотоксим).
Представленные медикаменты не токсичны, обладают широким противомикробным спектром действия, в ургентных ситуациях их можно вводить внутривенно. Хламидии, микоплазмы и уреаплазмы малочувствительны к аминогликозидам и Ампициллину. В подобных ситуациях лучше всего назначать макролиды внутривенно (Эритромицин) или внутрь (Джозамицин, Азитромицин, Кларитромицин, Спирамицин, Рокситромицин).


Инфузионная терапия занимает центральное место в лечении пневмоний. В процессе ее проведения врачи должны быть особо осторожны, так как они должны знать массу тела ребенка, его возраст, артериальное давление, показатели диуреза, а также наличие метаболических нарушений.
В качестве инфузионных препаратов используют 10 % раствор глюкозы, плазму, Реополиглюкин, Аминоплазмаль, Аминорозток, Инфезол, Липофундин, Гепасол. Параллельно с перечисленными средствами внутривенно вводят аскорбиновую кислоту, кокарбоксилазу, 2,4 % раствор эуфиллина, антибиотики (Клафоран, Цефуроксим). При наличии отечных процессов в головном мозге назначают Лазикс и Маннитол. Для восстановления работы кишечника назначают Панангин, а также препараты кальция и калия.

Полноценная терапия может занять до одного месяца, за ней должен следовать продолжительный реабилитационный период с применением методов физиотерапии. Повышение иммунной резистентности и предотвращение заболеваний у беременных женщин – это основа профилактики развития эмбриональной пневмонии.


Виды
Пневмония или воспаление легких развивается на фоне воздействия инфекции, низких температур, иных провоцирующих факторов. Следует учесть, что оно может возникать бессистемно, включая родовый и послеродовый момент адаптации. Наиболее подверженными к возникновению пневмонии становятся недоношенные и маловесные дети, чей антропометрический эпикриз не совпадает с реальными нормативными показателями.
Формы пневмонии у новорожденных:
- Трансплацентарная. Отличается от других видов внутриутробным механизмом развития и передачи. Вирусы, которые находятся в организме матери, свободно проникают через плацентарный барьер, поражают плод и его незрелую легочную систему, создают неблагоприятную среду для дальнейшего развития и формирования эмбриона. Если это произошло на поздних сроках, ближе к естественным родам – женщине проводят процедуру под названием «ранее родовспоможение» — искусственно вызывают схватки, извлекают ребенка из утробы для дальнейшего лечения в палате «интенсивной терапии новорожденных». Если вирус или бактерии проникли к плоду на ранних сроках (1 триместр), встает вопрос о прерывании беременности, так как плод в 90% случаев просто нежизнеспособен.
- Антенатальная. Заражение новорожденного происходит через околоплодные воды в момент рождения. Если у матери имеются сложные венерические заболевания, которые не были вовремя обнаружены и вылечены, новорожденный при первом вдохе поглощает микробы, оставшиеся на лице, губах и прочих кожных покровах.
- Интранатальная. Возникает в виде осложнения при родовспомогательных мероприятиях (кесарево сечение). Инфекция заноситься в момент рассечения кожных покровов.
- Постнатальное воспаление легких у недоношенных детей возникает через несколько недель после появления на свет. Вирус, грибок, бактерии могут попасть в дыхательные пути, на слизистые оболочки в родовом отделении, на улице, дома или в момент пребывания в общественном месте (магазине, аптеке). При таком варианте развития событий инфекция длительное время не дает о себе знать, симптомы пневмонии возникают резко. Сбить температуру бывает очень сложно, так как она очень быстро поднимается вновь. Единственное средство избавления от негативных последствий и осложнений – экстренная госпитализация в ближайшее клиническое учреждение.

Особенности внутриутробной пневмонии
Внутриутробная пневмония может быть вызвана бактериями, попавшими в организм ребенка следующими путями:
- через плаценту от инфицированной матери (инфекционный агент проникает в кровь и с ее током разносится по организму ребенка);
- при засасывании плодом инфицированных околоплодных вод (микробы попадают непосредственно в легкие ребенка).
 Этиология пневмоний у детей
Этиология пневмоний у детей
Факторы, повышающие вероятность заражения
Воспаление в легких у новорожденного малыша развивается не сразу. Чаще всего заражение происходит непосредственно перед родами либо в последние дни. Источником заражения выступает сама женщина при наличии следующих патологий:
 Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
- токсоплазмоза, хламидиоза, цитомегаловирусной инфекции, вируса герпеса, листериоза, сифилиса;
- инфекций, поражающих органы мочеполовой системы и желудочно-кишечного тракта, проникающих в околоплодные воды;
- вирусных и инфекционных заболеваний, перенесенных на поздних сроках беременности.
Наиболее подвержены заражению дети с сопутствующими внутриутробными патологиями.
Повышают риск внутриутробного заражения следующие факторы:
- продолжительная внутриутробная гипоксия;
- врожденные пороки бронхолегочной системы;
- гестационная незрелость плода;
- заболевания органов мочеполовой системы;
- нарушенное кровообращение в плаценте.
Симптомы пневмонии у грудничка могут проявляться в первые сутки, когда малыш еще находится в роддоме. Но в некоторых случаях они развиваются, спустя 1–1,5 месяца после рождения. Продолжительное отсутствие признаков заражения свойственно пневмонии, вызванной вредоносным действием хламидий и микоплазм.
Отличительной чертой внутриутробного заражения является наличие других симптомов, указывающих на присутствие в организме ребенка инфекции. К ним относятся:
- сыпь на теле;
- конъюнктивит;
- увеличение печени и селезенки;
- признаки поражения головного мозга и ЦНС.
 Чертой внутриутробного заражения является наличие конъюктивита
Чертой внутриутробного заражения является наличие конъюктивита
Заболевание характеризуется двусторонним воспалительным процессом, что значительно осложняет его течение. Пневмония, развивающаяся в утробе матери, всегда сопровождается другими патологиями и пороками бронхолегочной системы.
Признаки внутриутробной пневмонии
Распознать воспаление легких у малыша можно по одышке. Она может появиться сразу после родов или в течение нескольких суток. При дыхании задействуются дополнительные мышцы. Изо рта ребенка могут появляться пенистые выделения.
 Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Младенцы, страдающие пневмонией, отказываются от груди и часто срыгивают. При сосании они быстро утомляются. Недостаточное поступление питательных веществ в организм малыша приводит к потере веса.
Важно вовремя диагностировать внутриутробную пневмонию и начать лечение. В противном случае произойдет усиление дыхательной недостаточности
Кислородное голодание становится основной причиной развития сердечной недостаточности. А размножение патогенной микрофлоры вызывает у ребенка инфекционно-токсический шок.
