Рекомендации и полезные советы

На 20-21 неделе беременности нужно начинать активно следить за собой и своим телом.
Бороться с появлением растяжек на животе и груди помогут специальные кремы, которые можно приобрести в аптеках. Подойдет и обычное оливковое масло.
Питание. Тщательно продумайте и сбалансируйте рацион. Токсикоз позади, и возвращается аппетит, но прибавлять больше, чем полкило за неделю категорически не рекомендуется.
Главное правило – кушайте часто, но небольшими порциями. Завтрак и обед должны быть полноценными, а вот ужин – очень легким. Отдавайте предпочтение нежирному мясу и рыбе, кисломолочной продукции, кашам (особенно гречневой и овсяной крупе, богатыми железом), овощам и фруктам. Ограничьте употребление соли, она способствует отечности.
Физические нагрузки. Вам можно и нужно двигаться. Смело ходите на фитнес и пилатес, посещайте бассейн, запишитесь на танцы или йогу для беременных. И просто побольше гуляйте. Чтобы избавиться от болевых ощущений в спине и пояснице – следите за осанкой и выполняйте специальные упражнения для разгрузки.
Интимная жизнь. Отказ от секса показан только в случае предлежания плаценты или других противопоказаний. Если же самочувствие в норме – не отказывайте себе в удовольствии. Но избегайте давления на живот.
Обувь и одежда. В связи с возрастанием нагрузки на ноги, постарайтесь отказаться от обуви на высоких каблуках (допустимая высота до 5 см) и платформе. Что касается нижнего белья – отдавайте предпочтение трусикам из натуральных материалов. Эстетичный вид бюста поможет сохранить удобный, правильно подобранный бюстгальтер.
Чтобы знать больше – смотрите видео и общайтесь на форумах с уже родившими мамочками. Информация из первых уст наиболее достоверна и поможет правильно настроиться.
Полезное видео по теме:
Какие показатели исследуют?
При процедуре проведения УЗИ на 12 неделе беременности доктор оценивает такие показатели, как:
- Пуповина – ее состояние и наличие в ней вены с двумя артериями. При синдроме Эдвардса на мониторе аппарата отобразится лишь одна артерия.
- Состояние шейки матки, а также ее стенок. В норме длина шейки составляет более 30 миллиметров. Если врач обнаружит, что она короче, то целесообразно лечение в стационарных условиях и назначение женщине постельного режима.
- Место прикрепления крохи к плаценте. Нормальными считаются варианты расположения так называемого «детского места» на дне, задней или передней стенке матки. В случае центрального предлежания плаценты вполне обоснованной будет рекомендация сделать кесарево сечение.
- Размер плода. Анализируется длина тела ребенка, размеры его головы и основных некоторых костей.
- Уточнение срока беременности.
- Для контроля за нормальным развитием нервной системы плода смотрят симметричность полушарий мозга. Если ребенок формируется правильно, то его головной мозг выглядит как бабочка. При несимметричном изображении может идти речь о возможном нарушении в хромосомном аппарате, а именно триплоидии.
- Определяется расположение основных органов ребенка – сердца, почек, желудка, печени и так далее. Пол его выявить на столь ранних этапах очень сложно.
- Данный скрининг включает также оценку правильности формирования структур мозга. Например, при таком пороке генетического аппарата, как триплоидия, синдроме Патау и ряде других пороков у ребенка наблюдается нарушение структуры, вплоть до разделения на отделы.
Расшифровку результатов следует доверять только специалистам, так как они обладают достаточной компетенцией, тем самым риск ошибки минимизируется. Обычно такой скрининг делают в специализированных центрах с хорошим оборудованием. УЗИ проводит врач высшей категории, который прошел специальную подготовку. Расшифровкой биохимического скрининга занимается врач-генетик.

Методика проведения
УЗИ на беременности можно проводить сразу несколькими способами. Выбор методики зависит от множества исходных причин. Обычно способ проведения такого обследования определяет наблюдающий женщину врач-гинеколог.
Исследовать органы малого таза можно трансабдоминальным методом (через переднюю брюшную стенку), а также трансвагинально (через вагину). В большинстве случаев акушеры-гинекологи предпочитают пользоваться трансвагинальным методом исследования, так как он позволяет на этом сроке беременности получить более точные результаты.
Если у пациентки присутствуют признаки обострения хронического кольпита или вагинита, сопровождающиеся различными выделениями из влагалища, то врачи могут рекомендовать ей проведение исследования трансабдоминальным способом. В этом случае никакой болезненности или дискомфорта во время обследования не возникнет.
Для того, чтобы получить яркую картинку на мониторе аппарата, врач, проводящий исследование, пользуется специальным гелем. Он наносится непосредственно на кожу. Этот гель по своему составу является очень гипоаллергенным. Его можно безопасно применять даже у деток младшего возраста, а также у беременных без риска развития аллергии или других неприятных последствий.
Многие женщины, направляемые на проведение УЗИ на 5 неделе беременности, интересуются о том, требуется ли перед проведением исследования определенная подготовка. Нужно сказать, что это довольно ранний срок. В этом случае никакой специальной подготовки не требуется. Однако, существует и ряд исключений.
В некоторых ситуациях доктор может попросить беременную женщину прийти на УЗИ с полным мочевым пузырем. Это требуется в определенных случаях для того, чтобы лучше просмотреть внутреннюю стенки матки и плодное яйцо. Наполненный мочевой пузырь давит на матку, делая ее более доступной для визуализации.
За пару суток перед проведением исследования врачи рекомендуют женщинам не кушать продукты, которые могут спровоцировать сильное газообразование. Бобовые, различные виды капусты, газированные напитки, фрукты и овощи за 2 дня до проведения УЗИ следует все-таки ограничить. Особенно это необходимо делать женщинам, которые имеют повышенную склонность к газообразованию на фоне имеющихся у них сопутствующих заболеваний желудочно-кишечного тракта.
Во время самой процедуры исследования женщина находится на кушетке. Исходное положение — на спине. Во время проведения исследования доктор может попросить беременную женщину повернуться на левый или правый бок. Обычно это необходимо, если у будущей мамочки присутствуют какие-либо патологические изменения или аномалии развития внутренних органов.
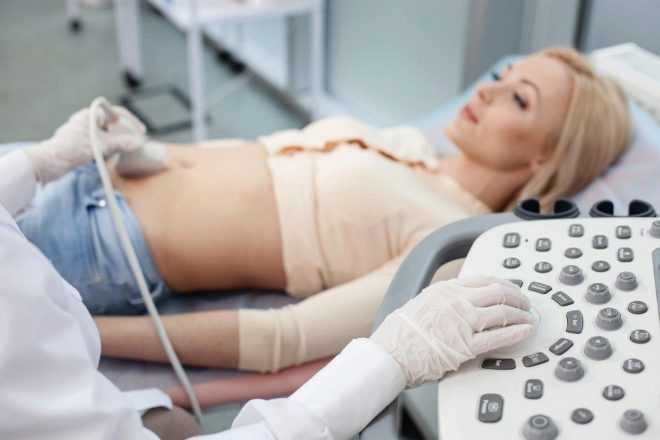
Если исследование проводится трансвагинально, то в этом случае ультразвуковой датчик вводится во влагалище. Во время проведения исследования доктор постоянно контролирует общее состояние пациентки. Если в ходе процедуры у нее возникла какая-то сильная болезненность, то обследование даже может быть прекращено. В этом случае проводится трансабдоминальное ультразвуковое исследование.
Если у беременной женщины предполагается двойня или однояйцевые близнецы, УЗИ будет иметь ряд особенностей. В этом случае определяется одно или несколько плодных яиц. Особое значение имеет, как произошло зачатие — физиологическим путем или с помощью ЭКО.
После выполненной процедуры исследования на руки пациентке отдается специальный медицинский бланк с заключением. В нем доктор, который проводил УЗИ, указывает все выявленные отклонения, а также фиксирует базовые размеры и диаметры плодного яйца и его анатомических составляющих.
Будущим мамочкам следует обязательно помнить, что заключение ультразвукового исследования еще не является диагнозом. С этим бланком беременная женщина направляется к врачу-гинекологу. Доктор суммирует все полученные результаты и только после этого может установить какие-либо диагнозы. В некоторых случаях может потребоваться и проведение повторного исследования, если врач сомневается в точности проведенного обследования.

Возможные отклонения
При выявлении отклонений врачи рекомендуют дополнительные обследования и повторное прохождение УЗИ через 10-14 дней. В некоторых случаях женщине назначают лечение. Однако существуют осложнения, при которых необходимо прервать беременность.

В таблице приведены наиболее часто выявляемые отклонения от нормы, причины, которые к ним привели, и варианты того, что можно сделать в дальнейшем.
| Отклонение | Причина | Возможные действия |
| Маленький размер от копчика до темени | неправильное определение срока беременности; плохое питание матери; неправильное развитие плода; гормональная недостаточность у беременной; генетическая предрасположенность | Проведение дополнительной диагностики, повторное УЗИ через 2 недели, сравнение показателя с другими параметрами |
| Отсутствие носовой кости | хромосомное отклонение | Сравнение с показателями скрининга крови. Рекомендации к прерыванию беременности при подтверждении нарушений. |
| Большое отклонение от нормы толщины воротниковой зоны | генетическое заболевание (синдром Патау, Дауна, Шершевского-Тернера, Эдвардса); внутриутробная инфекция | Проведение анализа околоплодных вод и ворсин хориона. Подтверждение диагноза анализами на ХГЧ и РАРР-А. Моральная подготовка матери к рождению «особого» малыша или аборт по медицинским показаниям. |
| Отсутствие двигательной активности, жизненно важных органов | неправильное развитие плода; внутриутробная гибель ребенка | Прерывание беременности |
| Старение плаценты, отмирание некоторых участков плаценты | гормональная недостаточность; угроза выкидыша | Лечение в стационаре. Прием препаратов, поддерживающих нормальное кровообращение в плаценте и уровень гормонов. |
| Тонус матки | недостаток гормонов; стресс; плохое питание; физическое воздействие в области живота | Терапия, направленная на снижение маточных спазмов. Прием гормональных препаратов. Снижение физической активности. Разработка специальной диеты. |
| Несоответствие уровня околоплодных вод норме | проникновение инфекции; генетическая предрасположенность; плохая работа почек; нарушения работы ЦНС | Лечение в стационаре в зависимости от установленного диагноза. |
| Центральное предлежание плаценты | индивидуальные особенности женщины; недостаток прогестерона | Наблюдают за состоянием беременной до 3 триместра. Если плацента не поднимается, роды проводят путем кесарева сечения. |
| Шейка матки укорочена | гормональный сбой; генетическая особенность матери | Максимальное снижение физической активности будущей мамы. При серьезных отклонениях проводят хирургическую операцию по ушиванию или вставляют специальное кольцо для удержания плода в матке. |
Точные методы определения
Будущих родителей часто интересует вопрос: существуют ли более точные методы диагностики пола. Да, такие методы есть. В первую очередь, это , который позволяет с точностью до 99% определить пол малыша уже с — беременности. Метод основан на выделении ДНК из эритроцитов плода, которые к этому сроку начинают определяться в крови беременной. Такой анализ считается новым методом, проводится только в платных центрах и клиниках, его стоимость составляет несколько десятков тысяч рублей.
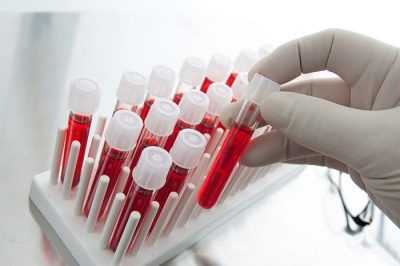
Иногда потребность узнать пол любой ценой — не прихоть беременной женщины и ее родственников, а врачебная необходимость. Пол имеет огромное значение, если в семейном анамнезе есть носители генов, вызывающих генетические патологии по половому признаку. Например, к таким болезням относится гемофилия — неспособность крови к свертыванию. Ее передают по наследству только мамы, хотя болеют гемофилией одни мальчики. Чтобы исключить возможность рождения больного ребенка, врач может дать направление на инвазивные методы диагностики пола. Если выяснится, что женщина носит мальчика, ей будет предложено прерывание беременности по медицинским показаниям.

Инвазивные методы основаны на проникновении с помощью тонкого хирургического инструмента в полость матки (в ), чтобы взять на анализ воды, частички кожи плода, его кровь. На раннем сроке делают биопсию ворсинок хориона. Полученный материал дает полное и точное (99,9%) представление о том, какого пола младенец в утробе, есть ли у него патологии.
Любопытство мамы и папы не должно подвергать здоровье малыша опасности.
Причины врачебных ошибок
Многие женщины безоговорочно доверяют врачам УЗИ при определении пола будущего ребёнка. Однако чтобы избежать разочарований, следует помнить, что не бывает 100-процентной точности. Точный результат возможен в 85-90 процентах всех исследований. Одна из десяти беременных женщин может получить неверный результат.
Часто врач-диагност может ошибиться, не из-за неопытности или нехватки знаний, а из-за того, что обзор половых органов затруднён.
Распространёнными ошибками при проведении УЗИ являются следующие:
- Вместо мальчика родилась девочка. В этом случае происходит принятие петель пуповины или отёкших из-за гормонов половых губ за половой член. Но проведение диагностики позже выдаёт другой результат. Порой случается, что определить пол не возможно до самых родов. Частота такой ошибки происходит в 2-3 процентах случаев.
- Вместо девочки родился мальчик. Такие ошибки случаются реже и происходят в 1-1,5 процентах случаев из-за того, что мальчики в утробе очень «скромные»: они плотно сдвигают ножки, таким образом закрывая свои половые органы. Такая закрытость весь период гестации мальчиков могут принимать за девочек.
- Вместо одного малыша — два. Такое тоже случается, хоть и очень редко — вероятность меньше половины процента. Бывает, что один ребёнок находится за своим братом или сестричкой. Но второе УЗИ показывает истинную картину. Также при современных методах по определению уровня ХГЧ в крови, вдвое превышающем норму, врачу легко определить возможную двойню.
Врачебные ошибки случаются из-за следующих причин:
- Недостаточная квалификация и опыт врача УЗИ.
- Обследование на устаревшем оборудовании: часто женские консультации в небольших населённых пунктах недостаточно технически оснащены.
- Настойчивые просьбы будущих мам: часто беременные упрашивают сказать пол ребёнка. Если обследование проводится на ранних сроках, то любое предположение врача женщины принимают за безоговорочную истину.
- Диагностика на поздних сроках гестации: если по УЗИ на 21-22 неделях ожидается мальчик, а на 30-32 неделях — девочка, следует верить результату, полученному раньше, так как середина гестации позволяет более точно определить пол малыша.
Заключение
Как бы не хотелось будущим родителям иметь ребёнка определённого пола, запланировать это невозможно
Пара должна помнить, что самым важным является рождение здорового малыша, а мальчик или девочка — это уже не так важно. Главное, чтобы ребёнок, находясь в утробе матери, чувствовал, что его любят и с нетерпением ждут
Специально для beremennost.net – Елена Кичак
Ультразвуковое исследование
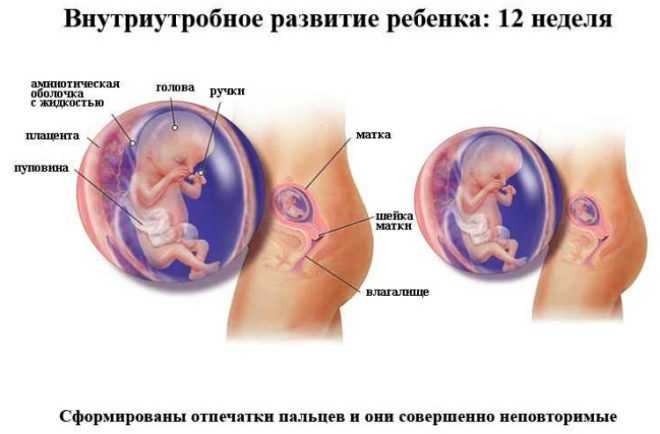
В кабинете УЗИ врач изучит малыша, определит, все ли с ним хорошо, в каком месте маточной полости он закрепился, а также проверят кроху на наличие маркеров, которые показывают высокую вероятность рождения ребенка с генетическими синдромами. На 12 неделе будущая мама сможет увидеть своего ребенка, послушать, как бьется его маленькое сердце, а также увидеть движения плода, которые она пока физически не ощущает.
Врач в протоколе скринингового исследования первого триместра обязательно укажет, сколько плодов визуализируется в полости матки, проявляют ли они признаки жизнедеятельности, а также опишут основные размеры, которые позволят уточнить сроки «интересного положения» и узнать, как протекает развитие крохи.
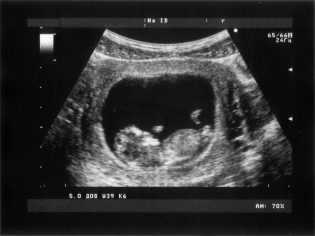
Показатели нормы развития в таковы:
-
Окружность головы плода (ОГ) – 58-84 мм, наиболее часто – 71 мм.
-
Копчико-теменной размер () – 51-59 мм, наиболее часто – 55 мм.
-
Бипариентальный размер головки (БПР) – 18-24 мм, наиболее часто – 21 мм.
-
Частота сердечных сокращений (ЧСС) – 140-170 ударов в минуту.
-
Двигательная активность – присутствует.
Кроме того, доктор определяет два важнейших для диагностики генетических патологий маркера – толщину воротникового пространства и наличие у крохи носовых косточек. Дело в том, что у деток с грубыми пороками развития шейная складка увеличена за счет подкожной жидкости (отечности), а нос уплощен. Рассмотреть остальные лицевые кости сумеет только через полтора-два календарных месяца.
ТВП (толщина воротникового пространства) в 12 недель при отсутствии патологий не выходит за границы диапазона 0,7-2,5 мм. Если у малыша этот параметр превышен незначительно, будущей маме могут порекомендовать пройти УЗИ повторно через неделю. Если ТВП существенно превышает верхние границы нормы, потребуется дополнительное обследование, риски родить больного малыша повышаются. Речь идет о превышении от 3,0 мм и выше.
Носовые косточки разглядеть бывает гораздо сложнее, они не всегда визуализируются в 12 недель, плод может расположиться к датчику врача спиной и упорно не желать развернуться и дать измерить свой носик. Если это сделать удалось, нормальными значения длины костей носа на этом сроке считаются значения, которые не выходят на границы диапазона 2,0-4,2 мм.
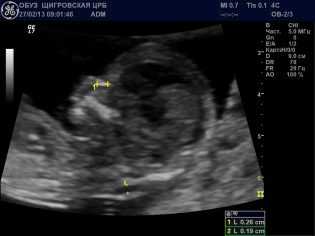
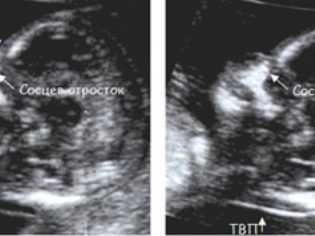
На самом деле, у малыша может быть просто маленький миниатюрный нос, который пока сложно запечатлеть в численном значении, особенно на старом УЗИ-сканере с невысокой четкостью изображения.
Теоретически в 12 недель уже можно попытаться определить пол ребенка, ведь наружные половые органы сформированы, и если малыш удобно расположен и открыт взгляду диагноста, вполне могут быть замечены. Однако не стоит ждать от врача гарантий того, что родится именно мальчик или девочка. Пол на этом сроке может назваться только предположительно (вероятность точного попадания равна примерно 75-80%). Более точно доктор оценит половые признаки малыша на следующем УЗИ, после 16-17 недель беременности.
Дополнительно на УЗИ в конце первого триместра оценивают вероятные угрозы прерывания вынашивания – утолщенные стенки матки могут говорить о наличии гипертонуса, а также состояние шейки матки, маточных труб, цервикального канала.
Что это такое?
Скринингов за беременность проводится три. Самый Минздравом рекомендовано проводить на сроке в -, оптимальной считается именно . Затем скрининговое исследование проходят во втором и третьем триместрах (на 16-24 неделе и на 30-36 неделе).
Обследование, которое проводится в самом начале процесса вынашивания малыша включает в себя , а также анализ крови на содержание гормона и . По ряду характерных маркеров, которые обнаруживаются в кабинете ультразвуковой диагностики, а также по концентрации гормонов и белков в анализах беременной делается предварительный расчет рисков появления у данной женщины малыша с неизлечимыми и смертельными генетическими патологиями.
Этот этап пренатальной диагностики позволяет выявить женщин, у которых наиболее вероятно рождение карапуза с синдромом Дауна, синдромами Тернера и Корнелии де Ланге, синдромом Патау, синдромом Эдвардса, грубыми дефектами нервной трубки, а также другими аномалиями развития, которые не оставляют ни малейшего шанса на излечение и нормальную жизнь.
Раньше скрининг проводили только тем беременным, которые относятся к группе риска – женщинам, которым уже исполнилось 35 лет и старше, забеременевшим от кровного родственника, тем, у кого ранее уже появлялись на свет дети с генетическими проблемами или женщинам, которые имеют родственников с наследственными болезнями со своей стороны или стороны мужа. Если будущая мама принимала лекарственные препараты, которые запрещены во время вынашивания ребенка на ранних сроках, ей также назначалось скрининговое исследование.
Сейчас эту диагностику назначают всем без исключения представительницам прекрасного пола в «интересном положении». Конечно, женщина может по личным соображениям и отказаться от скрининга, но делать это не совсем разумно, ведь обследование само по себе никого ни к чему не обязывает.
Следует отметить, что по результатам скрининга при беременности в 12 недель никто не будет ставить никаких диагнозов. Это не входит в задачи скринингового исследования. Женщине лишь рассчитают индивидуальные риски родить больного малыша, а здоров ли они, можно будет установить другими методами, которые будут порекомендованы акушером и генетиком в том случае, если риски окажутся высокими.
Как происходит расчет рисков?
Результаты анализов и УЗИ, а также вся имеющаяся информация о состоянии здоровья беременной и ее возрасте загружается в специальную программу. Расчет индивидуального риска проводит, таким образом, машина, но перепроверяет результат человек – врач-генетик.
По совокупности факторов индивидуальный риск может выглядеть как соотношение 1: 450 или 1: 1300 в отношении каждого заболевания. В России риском высоким считается 1: 100. Пороговый риск – 1: 101 – 1: 350. Таким образом, если беременной насчитали вероятность появления малыша с синдромом Дауна 1: 850, это значит, что один из 850 детей у женщин и идентичными показателями здоровья, возраста и иных критериев родится больным. Остальные 849 появятся на свет здоровыми. Это низкий риск, беспокоиться не стоит.

Женщинам, которым скрининговая диагностика в 12 недель показывает высокий риск по тому или иному генетическому заболеванию, рекомендуют дополнительную диагностику, поскольку сам скрининг основанием для вынесения окончательного вердикта считаться не может, он не настолько точен. Можно пройти . Стоит такой анализ несколько десятков тысяч рублей и делают его исключительно в медико-генетических центрах и клиниках.
или биопсию хориона могут предложить сразу, без траты времени и денег на исследование клеток крови ребенка, выделенных из крови мамы, как это делается при неинвазивном ДНК-тесте. Однако и биопсия, и амниоцентез подразумевают проникновение в плодные оболочки для забора материала на анализ. Процедура проводится под контролем УЗИ только опытными врачами, однако риск того, что произойдет инфицирование плода, излитие вод, прерывание беременности, все равно остается.
Соглашаться или не соглашаться на прохождение инвазивного обследования при высоких рисках – личное дело каждой женщины, заставить ее пойти на это никто не может. Точность анализа – 99,9%. Если неутешительные предположения подтверждаются, женщине дается направление на прерывание беременности по медицинским показаниям. Прерывать ее или нет, также должна решать только сама женщина и ее семья.

От чего зависит точность определения пола?
На сроке до 12 недели наружные гениталии у мужского и женского пола имеют схожее строение, что обуславливает наибольшую сложность в их диагностике.
Чаще всего среди причин, по которым невозможна диагностика пола плода оказывается его неудобное для обследования положение. Ребеночек может сжимать или скрещивать ножки, прижимать их к животу – всё это мешает врачу рассмотреть и оценить область промежности плода.
В некоторых ситуациях петли пуповины, пальчики или отечные половые губы могут имитировать изображение полового члена и мошонки.
Кроме того, нечеткое изображение при трансабдоминальном доступе вследствие конституциональных особенностей беременной женщины, в частности толстой подкожно-жировой клетчатки на животе, может препятствовать достоверному определению пола ребенка. На достоверность определения пола влияет и количество околоплодных вод: если их очень мало, то врачу трудно рассмотреть мелкие детали туловища ребеночка.
Различия мальчиков и девочек на УЗИ
Пол впервые можно увидеть в 11–13 недель. Специалисты знают, как на УЗИ отличить мальчика от девочки, даже на таком маленьком сроке.
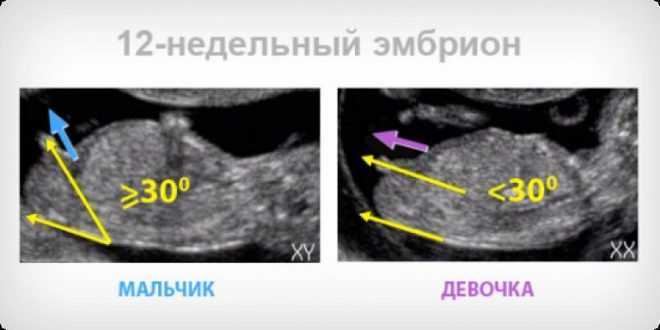
Чтобы определить по УЗИ пол ребенка на раннем сроке, исследуют косвенные признаки. В 12 недель можно разглядеть первые различия — у мальчиков на половом бугорке будет линейное образование посередине, а у девочек видно 4 параллельные линии. Линейное образование у мальчиков — это будущие мошонка и пенис, а 4 параллельные линии у девочек — это будущие половые губы.
Также отличается угол между половым бугорком и телом ребенка — если угол меньше 30°, то это девочка, если больше, то мальчик.
Как выглядят формирующиеся пенис и мошонка, видно на 15-й неделе — бугорок похож на улитку. С тринадцатой развивается крайняя плоть. В 19–20 недель отчетливо видны половой член и мошонка. Яички мальчиков еще находятся в животе, опускаются в мошонку с 32-й недели.
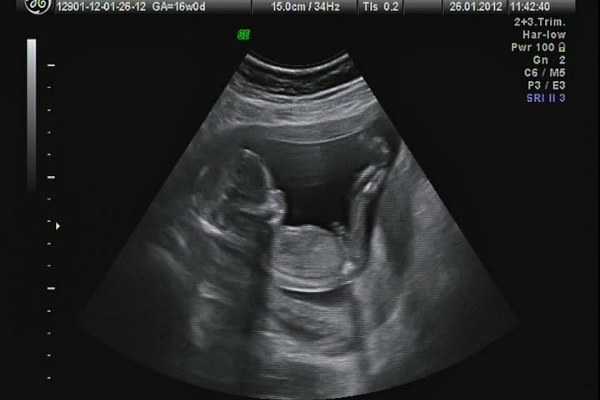
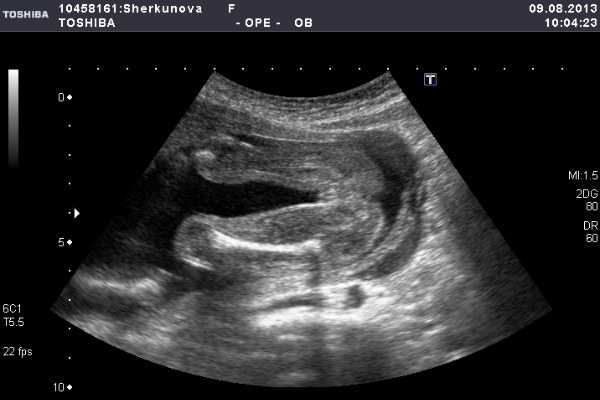
У девочек с 16 и 17 недель развиваются малые половые губы, чуть позже — большие. С двадцатой формируется клитор.
Состояние и ощущения будущей мамы
20 акушерская неделя беременности считается наиболее легким временем вынашивания. На этом сроке никаких серьезных перестроек в организме не происходит. Напротив, наблюдается эмоциональный подъем и отличное настроение.
Живот. Он уже достаточно поднялся и приобрел четкие очертания. Скрыть его невозможно. С талией придется попрощаться как минимум до выхода из роддома. Некоторые женщины возвращаются к своим привычным формам через несколько месяцев, а то и год после родов.
Фото живота на 20 неделе беременности выглядит так:

Матка. Увеличивается и перемещается на уровень пупка. И каждые 7 дней она будет подниматься еще на сантиметр. Поскольку она растет, то возрастает и давление на внутренние органы, что может стать причиной таких неприятных симптомов, как изжога, запоры. Возможны отдышки.
Норма длины шейки матки сейчас – 4-4,5 см. И чем ближе к родам, тем короче она будет становиться.
Именно сейчас организм начинает активно тренироваться перед будущим разрешением. Это проявляется в виде тонуса матки. Периодически вы будете ощущать так называемые ложные схватки. Они абсолютно безопасны. Но будьте внимательны. Если подобное состояние отмечается слишком часто, лучше обратиться к гинекологу и пройти обследование, чтобы исключить возможность негативных последствий для малыша. Большинство рожениц поддерживает себя в подобных случаях приемом обычного витамина Магне В6.
Грудь. Также начинает постепенно расти и может продолжить увеличиваться в объеме даже после родов. Вполне нормальным и естественным будет появление желтоватой жидкости из сосков. Это предвестник грудного молока – молозиво. Не стоит его выдавливать, просто пользуйтесь при необходимости обычными мягкими салфетками.
Болевые ощущения. Чаще всего отмечаются неприятные боли в пояснице и спине. Это связано с возрастанием нагрузок на мышцы и суставы. Появление судорог в ногах объясняется увеличением веса женщины и, как следствие, давлением на ноги. Решение – регулярный отдых и расслабляющие массажи.
Если тянет или ноет низ живота – это тоже причина проконсультироваться у врача. Подобный симптом может сигнализировать об:
- отслойке плаценты;
- угрозе прерывания беременности;
- эрозии шейки матки (если боли возникают после секса или осмотра гинеколога).
Подтекание околоплодных вод, абсолютно прозрачной жидкости без запаха и цвета, – повод насторожиться. Если это происходит после 22 недели, есть все шансы спасти беременность. Но если они сильно вытекают или вовсе изливаются до этого срока – это угроза. При появлении даже намека на них следует немедленно отправиться в медучреждение.
Выделения. Допустимыми и не вызывающими беспокойства являются белого и светло-желтого цвета выделения. Если они приобретают насыщенные желтый или зеленоватый оттенки, сопровождающиеся неприятным запахом – обратитесь к доктору. Скорее всего, это проявление инфекции, которую следует срочно лечить.
Зуд и мочеиспускание с болями указывают на цистит. Именно в «интересном положении» девушки становятся наиболее незащищенными от него. Если проигнорировать его, можно получить пиелонефрит или воспаление почечных тканей.
Значительным усилением толчков внутри живота ваше дитя сообщает о недостатке кислорода. Чаще выходите гулять на свежий воздух.
Замершая беременность. Более характерна для начала вынашивания, но может произойти и в середине. Причин тому может быть масса (сбои в работе эндокринной системы, влияние негативных факторов, стрессы, серьезные телесные повреждения и т.п.).
Женщина это чувствует. Она знает примерный распорядок дня своего малютки, в какое время он наиболее активен, когда спит. Поэтому первый признак – длительное отсутствие шевелений. Норма – около 10 движений в сутки.














