Причины возникновения
К изменению места прикрепления плацентарной ткани приводит целый ряд различных факторов. Фактически место расположения плаценты определено уже после оплодотворения. Оплодотворенная яйцеклетка в норме должна прикрепиться в области дна матки.
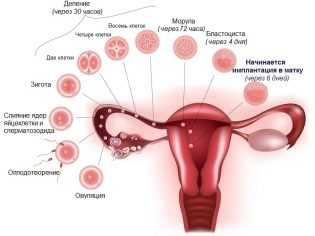
В таком случае в последующем и плацентарная ткань будет прикрепляться правильно. Если же по каким-либо причинам имплантация эмбриона происходит не в области дна матки, то в таком случае и плацента будет находиться рядом.
Самой распространенной и часто встречаемой причиной, ведущей к развитию предлежания плаценты, являются последствия различных гинекологических заболеваний, сопровождающихся воспалением внутренней стенки матки (эндометрия). Хронический воспалительный процесс повреждает нежную слизистую матки, что может повлиять и на прикрепление плацентарной ткани. В этом случае плодное яйцо просто не может полноценно прикрепиться (имплантироваться) в стенку матки в области ее дна и начинает опускаться ниже. Как правило, оно смещается в более низкие отделы матки, где и происходит его прикрепление.
Также развитию предлежания плаценты могут способствовать различные проведенные еще до беременности оперативные гинекологические вмешательства. Это могут быть выскабливания, кесарево сечение, миомэктомия и многие другие. Риск формирования предлежания плаценты в этом случае намного выше в первый год после проведенного хирургического лечения.

Врачи отмечают, что у повторнородящих женщин риск развития предлежания несколько выше, чем у первородящих. В настоящее время ученые проводят эксперименты, направленные на изучение генетического фактора возможности развития предлежания плаценты во время беременности. Пока достоверных данных о влиянии генетики на развитие данной патологии у близких родственников нет.
Изучая многочисленные случаи беременностей, протекающих с развитием предлежания плаценты, доктора определили группы высокого риска. В них включены женщины, имеющие ряд специфических особенностей здоровья. У этих женщин риск развития предлежания плацентарной ткани или ее низкого расположения довольно высок.
К группе высокого риска относятся пациентки, имеющие:
- наличие отягощенного акушерско-гинекологического анамнеза (предшествующие аборты, хирургические выскабливания, предшествующие сложные роды и многое другое);
- хронические гинекологические заболевания (эндометриоз, сальпингит, вагинит, миома, эндометрит, болезни шейки матки и другие);
- гормональные патологии, связанные с патологией яичников и сопровождающиеся нарушением регулярности менструального цикла;
- врожденные аномалии строения женских половых органов (недоразвитие или опущение матки, яичников и другие).
Если женщина попадает в группу высокого риска, то за течением ее беременности врачи следят довольно внимательно. В такой ситуации минимизируется количество проводимых влагалищных исследований. Также предпочтение в диагностике отдается трансабдоминальному УЗИ, а не трансвагинальному. Уже на ранних сроках беременности будущей маме составляются индивидуальные рекомендации, направленные на минимизацию вероятности развития у нее неблагоприятных симптомов патологии предлежания плаценты.
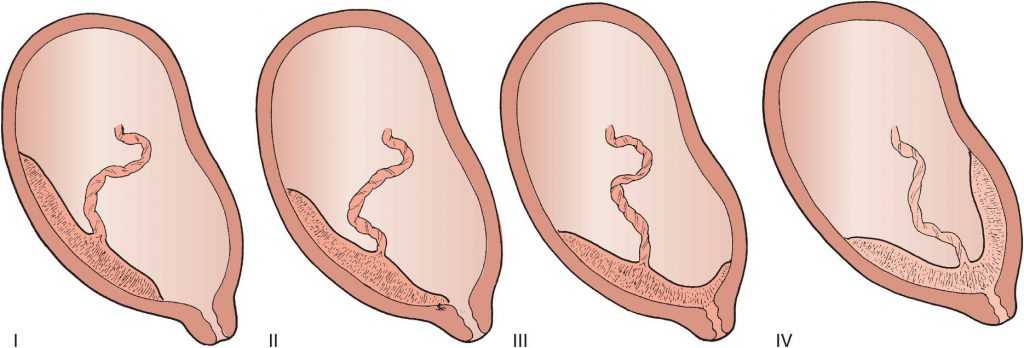
Виды расположения хориона
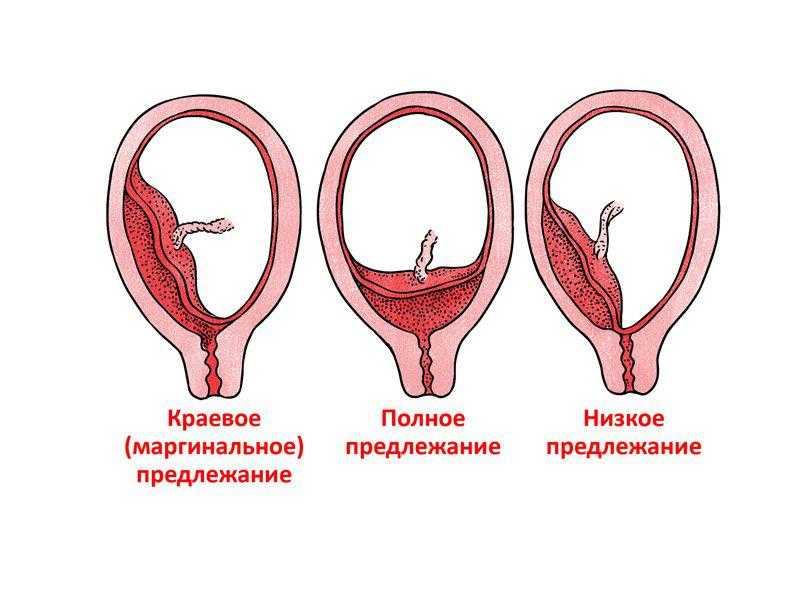
Исходя из прикрепления хориона относительно внутреннего зева предлежание бывает:
- Полным – состояние, при котором хорион полностью перекрывает внутренний зев. В последующем это перейдет в предлежание плаценты.
- Неполным — характеризуется перекрыванием части маточного зева. Если ворсинчатая оболочка выходит до трети, то это называют краевое предлежание.
- Низким – хорион расположен на расстоянии 3 см и менее от зева, но не перекрывает его.
Предлежание хориона на 12 неделе не является окончательным вердиктом. По мере роста матки и плода может происходить его миграция, и состояние придет в норму. Более благоприятный прогноз отмечается для заднего расположения хориона и предлежания по передней стенке.
Полное перекрытие хорионом маточного зева – опасный вид патологии, который угрожает массивными кровотечениями.
Как проявляется предлежание хориона?
Чаще всего патологию обнаруживают во время УЗИ.
Кровянистые выделения также могут быть спровоцированы предлежанием, особенно, если незадолго до этого имели место горячая ванна, сауна, половой акт. В таком случае нужно срочно обратиться к врачу.
Осложнения
Патология опасна:
- преждевременным выкидышем;
- маточным кровотечением;
- внутриутробной гибелью ребенка.
Хронические кровопотери приводят к развитию анемии и гипоксии плода. При сохранении полного перекрытия зева роды естественным путем невозможны.
Лечение предлежания хориона
Частичное предлежание хориона без кровотечения не требует госпитализации. Выделение любого количества крови является показанием для лечения в больнице.
Искусственно изменить расположение ворсинчатой оболочки нельзя, поэтому основная задача, которая стоит перед врачами – это сохранение беременности. В стационаре создается лечебно-охранительный режим:
- Женщина находится в спокойной обстановке, соблюдает постельный режим;
- Ограничиваются физические нагрузки;
- Обеспечивается сбалансированное питание с исключением закрепляющих или расслабляющих стул продуктов.

Медикаментозное лечение заключается в следующем:
- Свечи с Папаверином, таблетки Дротаверина для снятия тонуса матки;
- Витамины;
- Препараты железа, например, Тотема, Мальтофер — для профилактики или лечения анемии.
При наличии кровотечения дополнительно применяют кровоостанавливающий препарат Этамзилат натрия. В начале терапии его вводят внутривенно или внутримышечно. Потом возможен переход к таблеткам.
Массивное кровотечение, не поддающееся лечению консервативными способами, является показанием к прерыванию беременности.
После выписки из стационара в домашних условиях необходимо придерживаться размеренного образа жизни, исключить стрессы и повышенные нагрузки. Запрещено заниматься сексом, т.к. это может вызвать новое кровотечение и выкидыш.
Какой прогноз при патологии?
Предлежание хориона на 8-14 неделе может трансформироваться в нормальное расположение плаценты или сохраниться в виде низкой плацентации.
Если предлежание не исчезло, а перешло в аномалии расположения плаценты, то к моменту родов ребенок может находиться в матке поперечно или ягодицами к низу. В таких случаях, чтобы снизить риск, рекомендуется провести роды через кесарево сечение.
Профилактика
Женщинам следует заботиться о своем репродуктивном здоровье как можно раньше:
Следует избегать переохлаждений, своевременно лечить воспалительные заболевания половой сферы.
Не прибегать к абортам, это не метод планирования семьи.
Важно правильно и полноценно питаться, вести размеренный образ жизни.
Если соблюдать эти несложные правила, не придется знакомиться с патологиями на личном опыте.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Причины предлежания и отслойки хориона
Для благополучного прикрепления и внедрения плодного яйца в толщу матки необходимо, чтобы стенки её были готовы к этому. В норме толщина эндометрия матки достигает 14–16 мм к тому времени, когда плодное яйцо готово к имплантации. Если эндометрий слишком тонок или отсутствует в отдельных частях матки, наиболее подходящих для внедрения, то зародышу приходится прикрепляться где получится. Эти же факторы способствуют возможной отслойке хориона. Причины такого состояния следующие:
- повреждение структуры и оболочки матки в результате абортов, выскабливаний, инфекций;
- аномалии матки;
- заболевания матки:
- киста;
- полипы;
- миомы;
- многочисленные беременности;
- многоплодная беременность;
- курение, алкоголь.
Помимо предлежания, отслойка может возникнуть и по многим другим причинам:
- недостаточная циркуляция крови;
- травмы;
- аутоиммунные патологии;
- хронические заболевания матери;
- вредные привычки.
Контроль за беременностью и варианты родоразрешения
Учитывая, насколько тяжкими могут быть последствия предлежания плаценты, на всем протяжении беременности женщине необходим постоянный и чуткий контроль – врачебное наблюдение и лечение, вплоть до родоразрешения. Частота посещения гинеколога будет зависеть от срока беременности, если, конечно, ничего не беспокоит. В общем же, наблюдение в женской консультации не отличается плановостью от обычной беременности:
- с 12 по 20 неделю – один раз в месяц;
- начиная со второго триместра, после 20 недели – дважды в месяц.
Сложность ситуации будет зависеть в определенной степени от того, по задней или передней стенке матки наблюдается плацентарное предлежание. Наблюдение за беременностью будет заключаться в постоянном обследовании плаценты, оценке кровотечения и общего состояния женщины и плода, что проводится посредством:
- УЗИ – именно при помощи него доподлинно устанавливается прикрепление плаценты к передней или задней стенке матки и наличие предлежания;
- осмотра зеркалами;
- оценки результатов общих анализов беременной.
Лечение при предлежании подразумевает в необходимых случаях следующие меры:
- переливание крови женщине в небольших дозах;
- прием спазмолитических и токолитических препаратов;
- назначение гормональных средств для нормализации маточно-плацентарного кровотечения, повышения свертываемости крови и укрепления сосудистых стенок;
- употребление седативных препаратов: пустырника, валерианы и др.;
- профилактика эндометрита и гипоксии плода.
![]()
Самым опасным периодом беременности является ее первый триместр, длящийся до 12 недели, но при предлежании плаценты важно не терять повышенную бдительность и дальше
Когда предлежание выявляется на 20 неделе и до двух месяцев после, то при должном контроле, необходимой осторожности и следовании врачебным указаниям, высока вероятность того, что плацента займет нормальное место расположения на стенке матки. Если же что-то пойдет не так, откроется кровотечение, то немедленно нужно вызывать скорую
В случае повторного кровотечения становится необходимым постоянное медицинское наблюдение в стенах больницы, вплоть до самых родов. Только так можно избежать сильной кровопотери, отслойки плаценты и всех вытекающих из этого последствий
Если же что-то пойдет не так, откроется кровотечение, то немедленно нужно вызывать скорую. В случае повторного кровотечения становится необходимым постоянное медицинское наблюдение в стенах больницы, вплоть до самых родов. Только так можно избежать сильной кровопотери, отслойки плаценты и всех вытекающих из этого последствий.
Если до 36 недели предлежание плаценты остается, то врач решает вопрос о госпитализации и родоразрешении. Таким образом, предлежание в 38-39 недель является показанием для кесарева сечения. Обычные роды в сложных случаях не только противопоказаны, но и чреваты осложнениями. Полное центральное предлежание плаценты после 20 недель и на более поздних сроках – это стопроцентный показатель для проведения планового кесарева сечения, поскольку естественным путем ребенок не сможет покинуть матку из-за перекрытия входа в нее плацентой. Чем выше риски и сильнее кровотечение, тем экстреннее назначается операция, вне зависимости от срока беременности.
При нахождении в домашних условиях женщина должна строго соблюдать рекомендации доктора, чтобы избежать отрывов плаценты и кровотечения. Как правило, никакое медикаментозное лечение не гарантирует полное исцеление и миграцию плаценты на место, особенно если она закрепилась на задней стенке. Исправить или хотя бы не осложнять предлежание поможет постельный режим, богатое белком и железом питание, больше свежего воздуха, воздержание от сексуальных контактов, от эмоциональной и физической нагрузки, даже от гимнастики для беременных. Неполное краевое предлежание плаценты требует дополнительного приема поливитаминных препаратов. Боковое и краевое предлежание плаценты, не отягченное кровотечением, можно лечить и в амбулаторных условиях.
Последствия предлежания хориона
Самым распространённым осложнением предлежания, так же как и симптомом, является кровотечение. Его характер зависит от степени предлежания. Во время полного предлежания кровотечение наблюдается уже на 2-3 месяце. Боковая форма предполагает кровотечение после 6 месяца и при родах. Интенсивность кровоизлияний также обуславливается степенью предлежания. Замечено, что 20% случаев они происходят во время второго триместра.
Кровянистые выделения при данной патологии носят особенный характер.
Плюсом является то, что излияние всегда происходит наружу, и позволяет избежать образования гематом между маткой и хорионом. Однако это не уменьшает опасности для будущей матери и ребёнка.
Отличительная черта этих кровотечений – внезапность. При этом у беременной не наблюдается каких-либо болевых ощущений или дискомфорта. Это позволяет не спутать их с самопроизвольным прерыванием беременности, которое всегда сопровождается болезненными спазмами.
Появившись однажды, кровотечения имеют тенденцию повторяться с разными интервалами. Предугадать его интенсивность и обильность невозможно.
Основной угрозой предлежания плаценты является выкидыш. Сигнализировать об опасности может тонус матки, тянущая боль в животе и пояснице. Нередко постоянным сопутствующим симптомом является пониженное давление у будущей мамочки. Это ведёт к слабости, вялости, разбитости и обморокам.
Из-за обильных кровоизлияний может развиться анемия, что усугубит проявления гипотонии. К тому же, нехватка кислорода вследствие пониженного гемоглобина, негативно отражается на развитии плода.

Также на фоне предлежания, эмбрион зачастую оказывается в поперечном, косом или ягодичном положении. При наличии одного или нескольких из описанных показателей, рекомендуется делать кесарево сечение, во избежание гибели ребёнка.
Как бы то ни было, предлежание хориона – это не приговор. При соблюдении рекомендаций врача всегда есть шанс выносить здорового ребёнка.
Советуем почитать: Вам также может быть полезно узнать о низком расположении плаценты
Предлежание хориона — раскрываем секреты про беременность на Pitanie4Zdravie.ru
Беременность делает женщину по-настоящему прекрасной. Но во время беременности возникает много вопросов, на которые необходимо найти ответ. Специально для вас, в разделе «Беременность от А до Я», мы публикуем интересные и полезные статьи о беременности, чтобы это чудесное время для вас было как можно более «безпроблемным» и радостным.
Так же вы можете найти здесь основные признаки беременности, как развивается плод ребенка на разных сроках беременности, понять что можно и что нельзя на разных сроках беременности. Узнаете больше о влиянии различных продуктов, витаминах (например, о влиянии фолиевой кислоты) на беременность.
Последствия
Маточное кровотечение
Самым частым осложнением аномалии является маточное кровотечение. Его вид зависит от вида патологии. При центральном предлежании плаценты кровь может появляться на ранних сроках беременности, начиная с 9 недели. При более благоприятных положениях хориона красные выделения наблюдаются позже, иногда они вообще не возникают.
Маточные кровотечения при предлежании хориона провоцируются физическими нагрузками, эмоциональными стрессами и другими раздражителями. Их особенностью является тот факт, что они не сопровождаются другими симптомами — болями в животе, тошнотой, и т.д. Благодаря этому кровотечения из-за аномального расположения плаценты можно отличить от самопроизвольно аборта.
Красные выделения не имеют какой-либо закономерности, они могут появляться в любое время суток, через разные интервалы времени. Иногда они бывают очень скудными в виде «мазни», при центральном положении плаценты женщина может наблюдать обильное алое кровотечение.
Внимание! Предлежание хориона не всегда является признаком тяжелой патологии, во многих случаях с течением времени плацента занимает физиологическое положение в полости матки самостоятельно
Анемия
Главным негативным последствием кровотечений, помимо дискомфорта, является развитие анемии — сокращения количества гемоглобина и эритроцитов в единице объема крови. Из-за данного осложнения страдает будущая мать, ее беспокоит одышка, головокружение, слабость, спутанность сознания, обмороки. Также анемия сказывается на ребенке, он получает меньшее количество кислорода, что может привести к внутриутробной задержке роста и развития.
Выкидыш
Самым опасным осложнением предлежания плаценты является самопроизвольный аборт. Выкидыш и преждевременные роды происходят за счет повышения маточного тонуса, когда орган начинает самопроизвольно сокращаться. При самопроизвольном аборте женщина замечает красные или коричневые выделения из влагалища, которые сопровождаются схваткообразными болями в нижней части живота.
Неправильное прилежание плода
Аномальная локализация плаценты часто приводит к неправильному предлежанию плода — положению, в котором будущий ребенок оказывается на последних неделях беременности. Данное явление наблюдается у 50-70% беременных женщин с вышеназванным диагнозом. Самыми неблагоприятными вариантами являются поперечное и косое положение малыша, в этом случае необходима операция кесарево сечения. При тазовом предлежании плода тактика родоразрешения зависит от квалификации врача и типа патологии. Хорион по задней стенке что это – это является нормой. Это плотная зона матки с богатым кровоснабжением.

Расположение плаценты: норма и патология
Со стороны матки в месте прикрепления плаценты имеется утолщение внутренней оболочки. В ней образуются углубления, которые образуют межворсинчатое пространство. Некоторые ворсины плаценты срастаются с материнскими тканями (они называются якорными), остальные же погружены в материнскую кровь, заполняющую межворсинчатое пространство. К перегородкам межворсинчатых пространств и крепятся якорные ворсины плаценты, в толще перегородок проходят сосуды, которые несут артериальную материнскую кровь, насыщенную кислородом и питательными веществами.
Ворсины плаценты выделяют специальные вещества — ферменты, которые «расплавляют» мелкие артериальные сосуды, несущие материнскую кровь, в результате чего кровь из них изливается в межворсинчатое пространство. Именно здесь и происходит обмен между кровью плода и матери: с помощью сложных механизмов в кровь плода поступают кислород и питательные вещества, а в кровь матери — продукты обмена плода. Соединение плода с плацентой осуществляется при помощи пуповины. Один ее конец прикрепляется к пупочной области плода, другой — к плаценте. Внутри пуповины проходят две артерии и вена, несущие кровь соответственно от плода к плаценте и обратно. По вене пуповины к плоду течет богатая кислородом и питательными веществами кровь, а по артериям течет венозная кровь от плода, содержащая углекислоту и продукты обмена веществ.
В норме плацента располагается ближе к дну матки по передней или, реже, задней ее стенке. Это обусловлено более благоприятными условиями для развития плодного яйца в этой области. Механизм выбора места прикрепления плодного яйца до конца не ясен: существует мнение, что в выборе места играет роль сила гравитации — например, если женщина спит на правом боку, то яйцо прикрепляется к правой стенке матки. Но это лишь одна из теорий. Однозначно можно сказать лишь то, что плодное яйцо не прикрепляется в неблагоприятные для этого места, например в места расположения миоматозных узлов или в места повреждения внутренней оболочки матки в результате предыдущих выскабливаний. Поэтому встречаются и другие варианты расположения плаценты, при которых плацента формируется ближе к нижней части матки. Выделяют низкое расположение плаценты и предлежание плаценты.
О низком расположении плаценты говорят, когда нижний край ее находится на расстоянии не более 6 см от внутреннего зева шейки матки. Диагноз этот устанавливается, как правило, во время УЗИ. Причем во втором триместре беременности частота данной патологии примерно в 10 раз выше, чем в третьем триместре. Объяснить это довольно просто. Условно данное явление называют «миграцией» плаценты. На самом же деле происходит следующее: ткани нижней части матки, очень эластичные, с увеличением срока беременности подвергаются значительному растяжению и вытягиваются вверх. В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
Предлежание плаценты — более серьезный диагноз. На латинском языке это состояние называется placenta praevia. «Pre via» в дословном переводе означает перед жизнью. Иначе говоря, термин «предлежание плаценты» означает, что плацента находится на пути появления новой жизни.
Предлежание плаценты бывает полное или центральное, когда вся плацента располагается в нижней части матки и полностью перекрывает внутренний зев шейки матки. Кроме того, встречается частичное предлежание плаценты. К нему относится краевое и боковое предлежание. О боковом предлежании плаценты говорят, когда до 2/3 выходного отверстия матки закрыты тканью плаценты. При краевом предлежании плаценты закрыто не более l/3 отверстия.
Причины аномалий расположения плаценты
Основной причиной аномалий прикрепления плаценты являются изменения внутренней стенки матки, в результате чего нарушается процесс прикрепления оплодотворенной яйцеклетки.
Эти изменения чаще всего обусловлены воспалительным процессом матки, возникающим на фоне выскабливания полости матки, аборта или связанного с инфекциями, передающимися половым путем. Кроме того, предрасполагает к развитию подобной патологии плаценты деформация полости матки, обусловленная либо врожденными аномалиями развития этого органа, либо приобретенными причинами — миома матки (доброкачественная опухоль матки).
Предлежание плаценты также может встречаться у женщин, страдающих серьезными заболеваниями сердца, печени и почек, в результате застойных явлений в органах малого таза, в том числе и в матке. То есть в результате этих заболеваний в стенке матки возникают участки с худшими, чем другие участки, условиями кровоснабжения.
Предлежание плаценты повторнородящих встречается почти в три раза чаще, чем у женщин, вынашивающими своего первенца. Это можно объяснить «багажом болезней», в том числе и гинекологических, которые приобретает женщина к возрасту вторых родов.
Есть мнение, что данная патология расположения плаценты может быть связана с нарушением некоторых функций самого плодного яйца, в результате чего оно не может прикрепиться в наиболее благоприятном для развития участке матки и начинает развиваться в ее нижнем сегменте.
Осторожно, кровотечение!
Кровотечение при предлежании плаценты имеет свои особенности. Оно всегда наружное, т.е
кровь изливается наружу через канал шейки матки, а не скапливается между стенкой матки и плацентой в виде гематомы.
Начинаются такие кровотечения всегда внезапно, как правило, без видимой внешней причины, и не сопровождаются никакими болевыми ощущениями. Это отличает их от кровотечений, связанных с преждевременным прерыванием беременности, когда наряду с кровянистыми выделениями всегда имеются схваткообразные боли.
Часто кровотечение начинается в покое, ночью (проснулась «в луже крови»). Однажды возникнув, кровотечения всегда повторяются, с большей или меньшей частотой. Причем никогда нельзя предвидеть заранее, каким будет следующее кровотечение по силе и продолжительности.
После 26-28 недель беременности подобные кровотечения могут быть спровоцированы физической нагрузкой, половым актом, любым повышением внутрибрюшного давления (даже кашлем, натуживанием и иногда — осмотром гинеколога). В связи с этим осмотр на кресле женщины с предлежанием плаценты должен проводиться с соблюдением всех мер предосторожности в условиях стационара, где можно оказать экстренную помощь в случае появления кровотечения. Само кровотечение опасно для жизни мамы и малыша.
Довольно часто предлежание плаценты может сочетаться с ее плотным прикреплением, в результате чего затрудняется самостоятельное отделение плаценты после родов.
Следует отметить, что диагноз предлежания плаценты, за исключением его центрального варианта, будет вполне корректным только ближе к родам, т.к. положение плаценты может измениться. Связано это все с тем же явлением «миграции» плаценты, за счет которого при растяжении нижнего сегмента матки в конце беременности и в родах плацента может отодвигаться от области внутреннего зева и не препятствовать нормальным родам.
Что такое предлежание хориона и почему оно возникает?
До момента формирования плаценты эмбрион окружен ворсинчатой оболочкой, которая врастает в слизистую оболочку матки. До 16 недели гестации это хорион (с 17 недели – плацента), который выполняет следующие основные функции:
- Питание зародыша;
- Дыхание – доставка кислорода и выведение углекислоты;
- Выделение продуктов обмена;
- Защита эмбриона.
При обычном течении беременности хорион прикрепляется к дну матки, разрастается по передней, задней и боковым стенкам, однако так бывает не всегда.
Предлежание хориона – это его неправильное расположение, при котором происходит полное или частичное перекрывание внутреннего зева цервикального канала.
Почему возникает это состояние, до конца непонятно. Но установлена связь с некоторыми факторами:
- хронические воспаления матки;
- перенесенные операции;
- фибромиома;
- номалии развития матки;
- большое количество беременностей и родов;
- низкое прикрепление плаценты в прошлой беременности.
Краевое предлежание плаценты – что это значит
Диагноз краевое предлежание означает, что плацентарный диск закрепился в нижней части матки. Такое состояние может протекать бессимптомно вплоть до последних недель беременности. Но в действительности, без соответствующего лечения и наблюдения, предлежание несет угрозу прерывания и внутриутробной гибели малыша.
На ранних сроках отмечается такое явление, как «миграция» плаценты. То есть низко расположенный хорион, при росте и растяжении матки перемещается выше и оказывается на достаточном расстоянии от зева. В поздний период, чтобы поднять плаценту, назначаются специальные упражнения.
Причина патологии обычно кроется в изменении эндометрия, из-за чего оплодотворенное яйцо прикрепляется в нижней части органа. Большую роль здесь играют:
- аборты и оперативные вмешательства;
- хронические воспалительные процессы;
- половые инфекции;
- новообразования.
Предлежание встречается чаще при анатомических аномалиях репродуктивного органа.