Трещины и зуд кожи рук при болезнях
Нарушение работы внутренних органов и воспалительные процессы отражаются на ладонях. Если кожа рук сухая и трескается до крови, и чешется пораженный участок, но внешние факторы исключены, возможно, организм сигнализирует, что есть серьезные проблемы. Среди них:
- Сахарный диабет 2-го типа. Кожа грубеет и сохнет, между пальцами появляются трещины. В связи с частичной потерей чувствительности при сахарном диабете раны не очень болят, но это и должно насторожить. Если между пальцами рук заметно шелушение, зуд, трещины у взрослого, чем лечить должен сказать доктор. Ведь в первую очередь курс терапии должен быть направлен на нормализацию глюкозы в крови, а для заживления ран принимают сопутствующие меры.
- Грибок. Большая вероятность заражения микроорганизмами в общественных местах с повышенной влажностью. Споры легко перемещаются по воздуху, поэтому «поселиться» на руках могут где угодно. Основными симптомами являются покраснение и шелушение отдельных участков ладоней, трещины на пальцах у края ногтя, на сгибах фаланг.
- Экзема. Это кожное заболевание, которое провоцирует повреждение эпидермиса и сильный зуд. Экзема бывает мокнущая и сухая. В первом случае пузырьки лопаются, выделяя серозную жидкость. Потом на этом участке образуются сухие корки. Кожа на руках трескается и сильно чешется, заживает долго, причиняя больному физические и моральные мучения.
- Нейродермит. Наряду с повышенной нервной возбудимостью появляется зуд на руках, шелушение. При сложном течении болезни возможно нарушение целостности эпидермиса вследствие сильного расчесывания. Без решения психологической проблемы от сопутствующих симптомов избавиться не получится, можно только на время снизить дискомфорт.
- Псориаз. Мелкие высыпания первоначально появляются на руках: краснота, шелушение, пузырьки. После отслоения видны бляшки с гладкой поверхностью. При псориазе кожа трескается между пальцами на руках и ногах. Обостряется болезнь при нервных переживаниях, нехватке полезных веществ, переутомлении.
- Чесотка. Инфицированию паразитами подвергаются и взрослые, и дети. Поражение на руках заметно в первую очередь, а при отсутствии лечения быстро распространяется на другие участки. Появившиеся от укусов болячки на руках чешутся и трескаются, неся риск присоединения другой инфекции. Усиливается зуд ночью.
- Скарлатина. На 4-5 сутки заболевания сильно шелушится и отслаивается эпидермис на руках, особенно страдают подушечки пальцев. Этот симптом ярко свидетельствует о заболевании, потому что первичная мелкая сыпь не всегда заметна.
- Сифилис. Узелки на руках появляются не сразу. Это выраженные признаки вторичного сифилиса, которым предшествует недомогание, мигрень, лихорадка. Мелкие болячки на руках чешутся и трескаются. Они выступают над кожей, не объединяются между собой и постепенно проходят самостоятельно.
- Авитаминоз. Дефицит полезных элементов делает организм неспособным противостоять разным инфекциям, препятствует полноценному функционированию всех систем организма. Кроме общего недомогания в первую очередь заметна сухость эпидермиса, на пальцах рук трескается кожа, и чешется все тело. Проблема серьезная и требует незамедлительного решения.
Профилактика
Предотвратить появления проблем с кожей поможет обычная профилактика. Она заключается в хорошем уходе за руками, который предполагает:
- тщательное просушивание рук после мытья;
- отказ от антибактериального мыла в пользу мягкого геля для чувствительной кожи рук;
- ежедневно выпивать до 2 л жидкости, чтобы исключить обезвоживание;
- в летнее время использовать солнцезащитные крема;
- в холодную погоду всегда носить варежки или перчатки;
- соблюдать правильное питание, чтобы рацион был богат витаминами;
- при выполнении домашней работы пользоваться резиновыми перчатками;
- использовать гипоаллергенную косметику;
- ежедневно смазывать кожу увлажняющими кремами.
Лечение
Определенная терапия назначается врачом после диагностирования заболевания. Она может включать медикаменты и ряд ухаживающих средств, в том числе народных рецептов. Особенно сложно бывает избавиться от грибковых поражений, но после установления его вида это вполне возможно при правильном подборе мази.
Медикаментозное
Назначение препаратов определяется причиной того, почему облазит кожа. При поражении грибком лечение производится такими средствами, как:
- Низорал,
- Кетоконазол,
- Экзодерил,
- Флуконазол,
- Ламизил,
- Дифлюкан.
Терапия может быть не очень быстрой и занять много времени вплоть до нескольких месяцев. Если причиной является аллерген, то нужно ограничить контакт с ним. Для усиления эффекта необходимо вести прием антигистаминных препаратов, например, Супрастина или Зиртека. Дополнительно к ним часто используют сорбенты, которые выводят из организма токсины. При лечении более тяжелых заболеваний, таких как экзема или псориаз, врач сам определяет терапию. Она включает:
- кортикостероидные препараты – Адвантан, Локоид,
- противовоспалительные медикаменты – Элоком, Бепантен, Фенистил.
- Бепантен,
- Пантенол,
- Радевит,
- Neutrogenia.
Народными средствами
Рецепты народной медицины тоже эффективны в борьбе с шелушением рук. Хотя лучше их применять в качестве вспомогательного средства к основной терапии против конкретного заболевания, назначенной врачом. Если то, что кожа облазит, вызвано не серьезными патологиями, то можно использовать следующие народные рецепты:
- Мазь чистотела. Для ее приготовления листья растения заливают 1 стаканом растительного масла. Затем эту смесь нужно вскипятить, добавить в нее 20 г воска и держать на огне до полного его растворения. Полученным составом поврежденные участки смазывают 2 раза в день.
- Желатин. Из этого продукта делают ванночки. Для этого 1 чайную ложку желатина заливают 1 стаканом воды. Смесь кипятят в течение 40 минут, затем дают немного постоять. В теплую массу нужно поместить руки и держать до ее остывания.
- Мед с овсянкой. На их основе делают маску. Для этого каждый ингредиент нужно взять по 1 столовой ложке, смешать и оставить на пару минут. Выдерживают такую маску на коже рук около получаса, затем смывают теплой водой и смазывают кожу жирным кремом.
Косметическими средствами
Для здоровья рук очень важен правильный регулярный уход. Осуществлять его помогают косметические средства в виде кремов, мазей, лосьонов и других видов. Обладать эффективностью для здоровья и красоты кожи будут препараты со следующими компонентами:
- гиалуроновой кислотой,
- линолевой и линоленовой кислотами,
- шестиатомным спиртом сорбитом,
- коллагеном,
- глицерином.
Эти компоненты помогают обеспечить увлажнение эпидермиса, стимулируют обновление его клеток, повышают защитные качества и придают эластичность. Очень полезны и увлажняющие средства на основе оливкового масла, масла жожоба, виноградных косточек и абрикоса. Любая жирная мазь с этими компонентами оказывает положительный эффект.
Весенний авитаминоз выделяется как отдельное заболевание. Для лечения назначается курс витаминных комплексов и употребление свежих овощей, фруктов и молочных продуктов. Лечение аллергии проводят Бепантеном, Элокомом, Фенистилом, дополняется курс народными средствами и отказом от продуктов таких, как шоколад, мед, газированные напитки и другие.
При лечении контактного дерматита следует удалить все агрессивные химические вещества, применять увлажняющие, смягчающие, мази и кремы, использовать антибиотики и противовирусные медикаменты. Дерматит и экзему лечат противовоспалительными и противоаллергическими препаратами. Необходимо выяснить причину обострения и соблюдать диету в такие периоды.
При микозе помимо аптечных медикаментов применяют лечение народными средствами в виде настоев, отваров, ванночек из трав (чистотела, экстракта лаванды, ромашки), различных масел (миндального, льняного, масла шалфея). Хорошо увлажняет и делает руки мягкими и нежными картофельная маска (сырым натертым картофелем обкладывают поврежденные участки, на руку надевают перчатку на два часа).
Маски для рук готовят из кисломолочных продуктов (на сухие поверхности ладоней накладывают сметану или кефир, закрывают салфеткой). Огуречным соком хорошо протирать обезвоженную на солнце внешнюю сторону кисти. Скрабом из овсяных хлопьев счищают ороговевший слой.
Сопутствующие симптомы
Появлению трещин предшествуют такие признаки:
- кожа становится сухой, ощущается стянутость;
- появляется шелушение, пересушенный участок кожного покрова хочется чесать;
- кожа пересушена, поэтому краснеет и лопается.
Если причиной растрескивания кожного покрова является кожное заболевание, то трещины могут быть глубокими, начинают кровоточить, могут загнаиваться и превращаться в ранки.
В период обострения экземы кожа становится сухой и трескается, глубокие трещины появляются на ладонях и между пальцами.
Для розового лишая характерны такие признаки — небольшие шелушащиеся пятна, которые чешутся. Они редко появляются на лице. При псориазе кожа сильно шелушится и трескается, сухие участки зудят.
Какой врач занимается лечением шелушения и трещин на коже?
При появлении шелушащегося кожного покрова, даже если он не чешется, необходимо посетить дерматолога. Он назначит обследование для определения причины сухости.
Диагностика
Шелушение должно стать симптомом для обращения к дерматологу. Он проведет обследование на наличие грибковых инфекций. Для этого понадобится соскоб.
Диагноз ставится на основании осмотра и данных микроскопического исследования.
Лечение
Лечение трещин и сухости кожного покрова зависит от причины появления проблемы. Если кожа шелушилась и трескалась из-за воздействия внешних факторов, необходимо исключить их влияние. Например, мыть посуду в резиновых перчатках. Обязательно кожный покров нужно увлажнять утром и вечером.
Если трескается кожа на руках, то нужно их мыть только жирным мылом или крем-мылом.
Лечить шелушение можно при помощи травяных отваров, которые обладают антисептическим действием. Подойдет ромашка, липовый цвет, подорожник. После травяных ванночек нужно нанести питательное и смягчающее средство.
Лечение трещин, которые долго не заживают, осуществляется при помощи лечебных мазей и гелей:
- Бепантен.
- Пантенол.
- Боро плюс.
- Радивит.
Средства снимают воспаление, убирают покраснение и заживляют повреждения кожи.
Что делать при сильном зуде? Хорошо помогают компрессы холода, а также гидрокортизоновые мази.
Как лечить глубокие трещины? Если ранки долго не заживают, болят и из них выделяются капельки крови, то стоит воспользоваться ранозаживляющими мазями, например, Левомеколем.
Лечение шелушения кожи обязательно подразумевает прием витаминных комплексов, в состав которых входят витамины А и Е
Правильное питание также очень важно, полезно употреблять такие продукты:
- овощи, фрукты и зелень;
- рыбу;
- орехи;
- сливочное масло;
- яйца;
- зерновые культуры.
Необходимо выпивать не меньше 2 л жидкости в сутки.
Народные методы лечения
Если трещины отсутствуют, но есть сильное шелушение, можно воспользоваться средствами народной медицины. В домашних условиях можно приготовить увлажняющие маски:
- 60 г глицерина нужно смешать с 1/2 ст. л. воды, добавить 1 ч. л. кукурузной муки. Эту смесь нужно нанести на пересушенный участок кожи, через 20 мин. смыть. После процедуры воспользоваться питательным кремом;
- по 1 ч. л. глицерина, меда и овсяных хлопьев смешать с 2 ч. л. воды. Нанести на кожный покров на 20 мин.
Если сохнет кожа рук, то хотя бы раз в неделю необходимо делать масляные компрессы. Для этого нужно подогреть любое растительное масло и тщательно втереть в кожный покров, надеть хлопковые перчатки и оставить на ночь.
Профилактика
Что делать в целях профилактики? Если трескается кожа, то за ней нужно правильно ухаживать. Уход таков:
- отшелушивание (пилинг или скраб 1 раз в неделю);
- увлажнение (нанесение масел, лосьонов для тела, кремов или молочка 2 раза в день).
Для профилактики появления трещин после водных процедур нельзя вытирать кожный покров полотенцем, его стоит промакивать. Сразу на тело нужно нанести масло или увлажняющее средство.
Если кожный покров сухой от природы, то для купания нужно выбирать гели с увлажняющим эффектом. Всю работу по дому выполнять в резиновых перчатках, поскольку любые средства бытовой химии негативно влияют на состояние кожи. Сухой кожный покров очень чувствительный, поэтому стоит отдавать предпочтение одежде из натуральных материалов.
Для защиты от солнца, ветра и мороза нужно пользоваться защитной косметикой.
От сухости и шелушения кожного покрова можно избавиться при помощи одних лишь мер профилактики. Если трещины появляются вследствие грибковых поражений или кожных заболеваний, тогда нужно пользоваться медицинскими средствами.
Почему у ребенка потеют ладошки и ступни. Почему у ребенка потеют руки и ноги

Повышенная потливость у детей нередко вызывает беспокойство родителей.
В зависимости от возраста малышей, причинами гипергидроза могут выступать различные факторы.
В большинстве случаев они не связаны с наличием серьезных заболеваний.
Руки и ноги у ребенка потеют от сильной жары или тесной одежды, это может быть реакция на прием лекарственных препаратов, а также генетическая предрасположенность.

Понять, почему у ребенка потеют ручки и ножки, поможет выявление возможных факторов. Полноценный процесс терморегуляции формируется у детей в течение 5 лет от момента рождения. На разных стадиях взросления повышенная потливость может сигнализировать о всевозможных изменениях в организме.
У новорожденных

Если потеют руки и ноги у грудничка, для беспокойства нет особых причин. Внутриутробное развитие младенца происходит при определенном температурном режиме, который изменяется с появлением крохи на свет. Потовые железы, в силу отсутствия полной сформированности не могут обеспечить естественное охлаждение организма.
В более редких случаях, гипергидроз конечностей говорит о недостатке витаминов в организме младенца или симптомах рахита
Сильный отток влаги в грудном возрасте вызывает даже переедание, потому важно следить за объемом пищи, принятым малышом
От 1 до 3-х лет

Когда процесс теплообмена ребенка более сформирован, причина сильного потоотделения ладошек и ступней может быть вызвана другими факторами:
- чрезмерное употребление жидкости;
- признаки ожирения;
- отсутствие проветривания в детской комнате;
- жаркая погода, излишне теплое постельное белье, одежда;
- нарушение обмена веществ при различных заболеваниях.
Причинами, почему у ребенка потеют руки и ноги, могут выступать всевозможные инфекционные или грибковые недуги, вегетососудистые хвори, эндокринные нарушения.
Советуем почитать:
От 3-х лет и старше

В более взрослом возрасте появляется вероятность развития гипергидроза на фоне слабой стрессоустойчивости. Нервная система малыша нестабильна, потные ладошки и ступни часто являются следствием ночных кошмаров, волнений и страхов.
В семьях, где происходят регулярные ссоры, дети проявляют повышенную возбудимость, гиперактивность. Это вызывает неконтролируемый выброс адреналина, стимулирующий усиленную работу потовых желез.
Несоблюдение гигиенических норм заставляет малыша потеть, так как продукты жизнедеятельности организма, выступающие на кожный покров, закупоривают поры. Естественное выделение лишней влаги становится затруднительным, у ребенка сильнее потеют ладошки и ступни.
Спровоцировать локализованный гипергидроз (в определенной части тела) может наличие глистов, повышение артериального давления, сбои в работе щитовидной железы, низкий уровень глюкозы.
Советуем почитать:
Нужен ли врач
Заметив признаки повышенной потливости в определенных участках тела малыша, не всегда следует сразу бежать к специалисту. Прежде всего необходимо устранить возможные вредные факторы, вызывающие влажные выделения. Следует проверить гардероб на наличие тесных, узких предметов одежды, особенно содержащих искусственные ткани. Комнату ребенка нужно регулярно проветривать, делать влажную уборку с применением дезинфицирующих средств.
Чрезмерная забота родителей, часто приводит к тому, что дети слишком тепло одеты, спят на мягких постельных принадлежностях, редко бывают на свежем воздухе. Это становится причиной повышения температурного режима тела и провоцирует отделение влаги.
Советуем почитать:
К врачу необходимо обращаться если возможные факторы появления гипергидроза исключены, но у ребенка все равно потеют ладошки и ступни. Почему это происходит, объяснит специалист после полного обследования. Кроме того, беспокойство могут вызывать сопутствующие симптомы, часто характеризующие развитие различных недугов:
- Быстрая утомляемость. Малыш жалуется на усталость, появились темные круги под глазами, наблюдается вялость и подавленность.
- Раздражения. Высыпания аллергического характера, покраснения в подмышечных впадинах, паховой области, образование шелушащихся участков, экземы.
- Признаки болезни. Повышенная температура тела, головокружение, тошнота, рвота, лихорадочное состояние.
Если потеют стопы у грудничка без видимых на то причин, при этом подмышки, ладони и область шеи остаются сухими, нужно получить консультацию у лечащего врача. Результаты обследования и анализов помогут исключить или диагностировать наличие патологических процессов.

Причины шелушения кожи
Резко возникшее шелушение на лице — повод задуматься. Это может быть связано с неправильным уходом за кожей или проблемами внутри организма.
Причины шелушения:
- Недостаток влаги. В 97 % случаев кожа начинает шелушиться из-за обезвоженности. Признаками нехватки жидкости в организме служат также жажда, головокружение, сухость во рту, слабость, низкое давление, тошнота, сердцебиение. Обычно подобные симптомы обусловлены недостаточным питьем, интенсивным потоотделением, употреблением мочегонных лекарственных средств.
- Неправильный уход. Шелушение кожи на лице, обусловленное неправильным уходом, чаще всего, встречается у людей с чувствительным типом кожных покровов, для которых характерна острая реакция на любое вмешательство извне.
- Неверно подобранные или некачественные косметические средства. Еще одна причина, почему начинают шелушиться кожные покровы на лице. Чаще подобное наблюдается у женщин, так как именно слабому полу свойственно увлекаться косметикой.
- Неблагоприятная окружающая среда. Сюда можно отнести температурные перепады, воздействие на кожу прямых солнечных лучей, ветер, очень сухой воздух в офисных помещениях (особенно зимой). В подобном случае кожа на лице шелушится хронически, из-за длительного контакта с раздражителем, и кроме того, наблюдается сухость. Может отмечаться слабое покраснение, отечность, легкий зуд и жжение, болезненность, трещинки, утолщение кожи. Крапивницы, ринита, приступов астмы, конъюнктивита не наблюдается.
- Аллергия. Покраснение и шелушение могут спровоцировать шерсть животных, пыльца цветущих растений, некоторые лекарственные препараты. Проблемы с кожными покровами прекращаются, если убрать раздражитель.
- Диатез. Развивается по типу аллергической реакции, хотя специалисты не считают его аллергией. Признаки диатеза могут очень отличаться, но в большинстве случаев отмечается сухость и отечность, кожа краснеет, чешется, шелушится. Особенный дискомфорт ощущается ночью. Иногда на лице появляются везикулы и папулы. Диатез может быть контактным (например, при локальном использовании неподходящей или некачественной косметики, мазей) и атопическим, который служит проявлением аллергии на что-либо (шерсть, пыльца, некоторые продукты).
- Авитаминоз. Шелушение на лице может быть обусловлено недостаточным поступлением в организм с пищей витаминов и минеральных веществ. Как правило, подобным образом на состоянии кожи отражается нехватка витаминов А и группы В.
Недостаточное употребление кератина (витамина А) проявляется также куриной слепотой, воспалением роговицы и слизистой глаз, бронхитами, уретритами и воспалительными процессами на слизистой кишечника.
При недостатке витамина В2 воспаляются слизистые оболочки глаз, кожа между носом и верхней губой, на веках, появляются язвочки в углах рта, трещинки на губах, слабость в мышцах, анемия.
Дефицит витамина В3 проявляется общей слабостью, диареей, параличами, кроме того, выпадают волосы, воспаляется язык, возможны галлюцинации, бред, бессонница.
При нехватке витамина В6 характерно развитие грибковых воспалений на кожных покровах, анемия, бессонница, раздражительность, слабость и воспалительные процессы на слизистых.
Сонливость, недомогания, боли в мышцах, депрессия, повышенная утомляемость и снижение давления — характерные признаки дефицита витамина В7.
Также шелушение кожи лица может быть связано с некоторыми заболеваниями:
- Ихтиоз. Признаки заболевания — очень сухая, шершавая и грубая кожа вследствие значительного увеличения количества роговых клеток. Чаще всего, по причине ихтиоза шелушится кожа на лице у маленьких детей (1—4 года) и подростков.
- Себорейный дерматит. Болезнь проявляется в виде зуда, покраснения и шелушения кожи, поражает исключительно участки, имеющие большое количество сальных желез и волос. Развивается вследствие снижения иммунитета, при сильной потливости, стрессе, недостаточной гигиене, употреблении алкоголя, несбалансированном рационе.
- Псориаз. Красно-розовые пятна при псориазе шелушатся и чешутся, на лице появляются редко (их можно увидеть на лбу, висках, шее), чаще они локализуются на теле. Для псориаза характерны периоды ремиссии и обострения. Провоцируют заболевание употребление алкоголя, переохлаждение, продолжительное нахождение под солнечными лучами, стрессы, прием лекарств.
Этиология
Зачастую сохнет кожа на руках и трескается под влиянием непатогенных факторов, среди которых:
- авитаминоз (сухость, слезание кожи с пальцев рук, кровоподтеки);
- погодные условия (обветривание кожных покровов в холодную погоду чревато высушиванием чувствительного эпидермиса, появлением шелушения и глубоких трещин);
- неправильный уход за кожей (слишком частое мытье рук, применение некачественной ухаживающей и очищающей косметики, а также ежедневные уборки, мытье посуды, стирка белья вручную без специальных перчаток и с использованием агрессивных средств бытовой химии приводит к стиранию защитного слоя эпидермиса).
Кроме того, что под воздействием этих факторов кожа теряет здоровый и ухоженный вид, ввиду истончения её природного защитного барьера «открываются ворота» для всевозможных патогенных микроорганизмов. Риск инфекционного, грибкового или вирусного поражения возрастает в несколько раз.
Также кожа на руках трескается до крови, высыхая и раздражаясь на фоне развития таких патологических состояний организма:
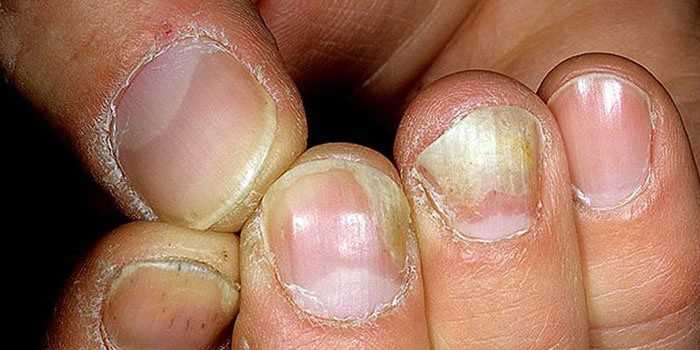
- Микоз. Грибковому поражению кожи рук дерматофитами и кандидами подвержены люди разных возрастов, половой принадлежности и национальности. Источником заболевания в большинстве случаев является зараженная кожа стоп, с поверхности которой споры патогенного грибка распространяются по всему телу человека. Характерными проявлениями микоза на руках считаются сухость, раздражение и шелушение кожи между пальцев рук, ощущение жжения и зуда на поврежденных участках. При кандидозе к этим симптомам присоединяется белесый налет с кислым запахом, мокнутие, формирование желтоватых или белых пятен на ногтевых пластинах и изменение их формы, спровоцированное проникновением в толщину ногтя спор грибка.
- Дерматиты. Причиной высыхания и растрескивания кожи рук может стать аллергический или контактный дерматит. Для первого вида недуга, который развивается непосредственно после прямого контакта кожных покровов с аллергеном, характерными симптомами являются сопутствующий воспалительный процесс, гиперемия и отечность области поражения. Аллергический дерматит может развиваться без прямого контакта кожи и раздражителя, достаточно его опосредованного воздействия (оральный прием некоторых групп медикаментов, продуктов питания и т.д.). Этот вид заболевания проявляется покраснением, отечностью и зудом кожи, формированием мелких водяных пузырьков с жидкостью на пальцах рук. В запущенных случаях может облазить кожа на ладонях.
- Экзема. Выраженным зудом, гиперкератозом, сухостью и шелушением, отечностью и мокнутием кожные покровы обычно реагируют на развитие экземы. В большинстве случаев симптоматика недуга в хронической форме проявляется в виде сыпи на ладонях и кончиках пальцев рук. В период обострения патологии могут формироваться большие трещины на кожных покровах ладошек, в складках между пальцев, утолщение и чрезмерная пигментация пораженной кожи, спровоцированные постоянным расчесыванием зудящих очагов экземы.
- Эксфолиативный кератолиз. У женщин и мужчин в молодом возрасте часто встречается эксфолиативный кератолиз, при котором кожные покровы на руках сильно сохнут и шелушатся, особенно в жаркое летнее время года. Располагающим фактором к развитию заболевания считается использование мыла, растворителей или моющих средств с агрессивными компонентами в составе. Первыми симптомами недуга являются наполненные воздухом волдыри небольшого размера, которые локализуются на пальцах или поверхности ладоней. Ощутимый зуд может проявляться только в редких случаях. В патогенезе эксфолиативного кератолиза наблюдается стойкая тенденция к рецидивам, наступающим в кратчайшие сроки после ремиссии. Этот процесс обычно сопровождается формированием крупных трещин в межпальцевых складках и на ладонях.
- Холодовая крапивница. Кожа рук часто подвергается агрессивному воздействию внешних факторов (мороз, холодный ветер и вода, сырость и т.д.). На фоне такого холодового раздражения развивается аллергическая реакция, характерными проявлениями которой являются красные пятна, отечность, формирование волдырей, сухость и шелушение кожных покровов, подвергшихся влиянию низких температур. Симптоматика аллергии дает о себе знать в ближайшее время (обычно в течение первых 10-20 минут) после контакта с внешними раздражителями.
Также нельзя исключать, что высыхание и растрескивание кожи на руках может выступать в качестве дерматологического проявления сахарного диабета. У больных при этом наблюдается сухость кожных покровов, локальный гиперкератоз на ладонях, сморщивание подушечек пальцев.
Причины сухой кожи на теле
Обезвоживание детской кожи может быть связано с внешними и внутренними факторами. Одной из основных причин является особенность строения:
- Очень тонкий верхний слой, плохо связанный с нижними слоями. Жировая клетчатка практически отсутствует, поэтому эпидермис чувствителен к внешним факторам.
- Недоразвитость основных функций: дети до определенного возраста не потеют, сальные железы не работают, поэтому терморегуляция нарушена.
- На поверхности эпидермиса находится слой липидов, которые должны защищать кожу, но иногда получается наоборот. Микробы, попадая в него, начинают активно размножаться, что при стечении определенных обстоятельств провоцирует воспалительный процесс и сухость.
Кроме физиологии, на состояние кожи малыша влияют внешние факторы:
- Сухой воздух в помещении.
- Использование неподходящих средств для купания и ухода. Некоторые дети реагируют даже на дорогие кремы, шампуни и даже травяные отвары.
- Купание в горячей воде (температура выше 38 градусов).
- Смена времен года. Замечено, что поздней осенью и ранней весной ухудшается состояние кожи даже у взрослых. Связано это с изменением влажности и температуры на улице и в помещении.
- Пребывание на солнце. Летом дети проводят на улице много времени, родители часто забывают защищать кожу специальными кремами, в результате чего она пересыхает.
- Прогулки в ветреную или морозную погоду могут привести к шелушению открытых участков.
- Слишком частое мытье с мылом, долгое пребывание в наполненном памперсе или грязной одежде.
- Резкая смена температуры — выход зимой на улицу без обработки защитным кремом.
Кожа ребенка может стать сухой из-за недостатка витаминов, если он скудно питается или мама неправильно составляет рацион, а так же из-за недостаточного количества питья.
Сухость, появление шелушений может быть признаком заболеваний:
- атопический дерматит или аллергия на продукты питания, бытовую химию, домашних животных;
- патологии щитовидной железы;
- заражение глистами;
- нарушения работы кишечника;
- ихтиоз — серьезное генетическое отклонение, при котором кожа покрывается чешуйками.
У детей кожа становится сухой при высокой температуре или при общем обезвоживании, вызванном перегревом, рвотой или поносом.
Лечение народными средствами
 Успокоить нежную кожу малыша можно альтернативными, бабушкиными методами:
Успокоить нежную кожу малыша можно альтернативными, бабушкиными методами:
- примочки из сырого картофеля, натертого на терке;
- ванны с отварами ромашки, лепестков роз, мяты, лаванды;
- увлажнение растительным маслом, смешанным с маслом герани;
- настой меда и сока каланхоэ (в равных частях), выдержанный в холодильнике 7-10 дней, используется для обработки пораженных участков;
- присыпка из пыльцы ликоподия ускорит заживление воспаленной кожи.
Хотя эффективность народных средств доказана веками, использовать их без консультации педиатра не стоит. Многие травы и продукты вызывают аллергию у детей и могут усложнить течение недуга.
