Миф 4: Чем больше воздержание у мужчины, тем лучше спермограмма
Многие полагают: чем дольше мужчина воздерживается от половой жизни, тем лучше будут показатели спермограммы. От продолжительного воздержания может увеличиться концентрация сперматозоидов. Но кроме концентрации также может увеличиться агглютинация сперматозоидов, то есть слипание мужских половых клеток между собой, что будет снижать их подвижность. Также воздержание способствует повышению фрагментации ДНК сперматозоидов — увеличению количества сперматозоидов, содержащих молекулу ДНК с поврежденной структурой. Оплодотворение яйцеклетки таким сперматозоидом либо не приводит к наступлению беременности, либо, если беременность все-таки наступает, может привести к потере беременности на раннем сроке. Дело в том, что процесс сперматогенеза у мужчины занимает 3 месяца. За это время в сперматогенном эпителии яичек происходит полный цикл развития сперматозоидов — от зародышевых клеток, заложенных еще в период эмбрионального развития мальчика, до зрелых половых клеток, способных выполнять функцию оплодотворения. Этот процесс формирования половых клеток у мужчины непрерывен, даже если сперматозоиды не расходуются, они все равно продолжают образовываться. Финальный период дозревания сперматозоиды проходят в придатке яичка, где в большей степени и происходит их накопление. Если сперматозоиды задерживаются в придатке яичка продолжительное время, это неизбежно приводит к ухудшению их качества. Регулярная половая жизнь способствует созданию максимально правильных физиологических условий для развития и созревания мужских половых клеток. Поэтому для того, чтобы знать истинное состояние мужской репродуктивной системы, необходимо проводить спермограмму с тем количеством дней воздержания, которое для мужчины наиболее естественно. То же касается и спермы, сдаваемой в программе ВРТ в день пункции фолликулов у женщины.
Стимуляция суперовуляции
В норме при овуляции в яичниках женщины созревает один, максимум – два фолликула. Суперовуляцией называют процесс, при котором фолликулов может быть до 20 и больше. В ходе медицинской процедуры проводится гормональное воздействие на функции яичников. Целью является получение как можно большего количества ооцитов в одном цикле.
Зачем это нужно? Причин несколько:
- Некоторые яйцеклетки могут не оплодотвориться.
- Не все оплодотворенные яйцеклетки доживут до момента переноса, некоторые погибнут на этапе культивации эмбрионов.
- Можно перенести одновременно 2 оплодотворенные яйцеклетки, чтобы повысить шансы наступления беременности.
- Первая процедура ЭКО заканчивается успехом в лучшем случае у половины пациенток, поэтому нужны яйцеклетки для повторных попыток в последующих циклах.
Даже при наступлении беременности с первого раза «лишние» яйцеклетки можно заморозить и использовать в будущем. Они могут храниться неограниченное количество времени.
Препараты для стимуляция суперовуляции
Стимуляция суперовуляции – исключительно медикаментозный этап лечения. Для усиления процесса роста и дозревания фолликулов применяются такие препараты:
- кломифена цитрат (редко);
- фолликулостимулирующий и лютеинизирующий гормоны (в большинстве случаев);
- хорионический гонадотропин человека.
Часто используются препараты, предотвращающие преждевременную овуляцию. Для этой цели врачи-репродуктологи назначают агонисты или антагонисты гонадотропин-рилизинг гормона.
Дозы препаратов всегда подбираются индивидуально. Они зависят от:
- количества антральных фолликулов в начале цикла (по данным УЗИ яичников);
- уровня ФСГ и АМГ в крови на начало цикла;
- возраста женщины;
- фактора бесплодия;
- сопутствующей патологии;
- опыта предыдущей стимуляции.
Мониторинг при стимуляции
В ходе лечения постоянно проводится мониторинг фолликулогенеза. Женщине делают УЗИ, отслеживая, как идёт созревание фолликулов в яичниках. Поэтому при необходимости врач всегда может скорректировать дозировки лекарств в ту или иную сторону. УЗИ обычно назначают 1 раз в 2 дня. По показаниям может быть выполнен анализ крови на эстрадиол.
Заканчивается этап стимуляции, когда фолликулы созревают до 16-20 мм, эндометрий имеет трехслойную структуру и толщину не менее 7 мм. Тогда вводится ХГЧ. На следующий день проводят пункцию фолликулов.
Донорские программы.
ЭКО может быть проведено с использованием собственных яйцеклеток и спермы, либо с использованием донорского генетического материала. Женская яйцеклетка несет в себе набор женских хромосом, так же как и сперматозоид – набор мужских хромосом. Пара может выбрать донора, если существует проблема с собственной спермой или яйцеклетками, либо если у них имеются генетические отклонения, которые могут быть переданы ребёнку. Донор может быть как анонимным, так и неанонимным. Доноры спермы и доноры яйцеклеток проходят медицинское и генетическое обследование. Донорскую сперму замораживают на 6 месяцев и проводят повторный тест на инфекционные заболевания. Сперма допускается к использованию, если все тесты отрицательные.
Донорские яйцеклетки являются единственной возможностью для некоторых женщин, чтобы иметь собственных детей. Обстоятельства, по которым женщина вынуждена прибегать к донорским яйцеклеткам, могут быть разными. Основной причиной отсутствия у женщины яйцеклеток является преждевременное истощение яичников. То есть менопауза в этом случае наступает у женщины в молодом возрасте, и если она не успела до этого времени реализовать свою репродуктивную функцию, единственным выходом для нее остается прибегнуть к донорской яйцеклетке, взятой у молодой здоровой женщины. В других ситуациях причина связана с ранее выполненными операциями на яичниках, например, в случаях, когда пришлось удалить яичники в связи с возникновением опухоли. После восстановления эти женщины тоже не смогут иметь собственных детей, только если не воспользуются донорскими яйцеклетками другой женщины. Существуют также определенные обстоятельства, при которых женщина не может иметь детей в виду некоторых генетических аномалиях.
Таким образом, когда женщина хочет забеременеть, но у нее нет своих яйцеклеток, она может либо усыновить ребенка, либо прибегнуть к донорской программе. Благодаря донорской программе она получается возможность полностью испытать радость материнства, включая процесс беременности и родов. При этом ребенок будет нести генетическую информацию отца и донора ооцитов.
В некоторых случаях, когда оба партнера — и мужчина, и женщина — бесплодны, используется как донорская сперма, так и донорская яйцеклетка, но в подобных ситуациях целесообразнее использование донорских эмбрионов.
ЭКО с применением половых клеток донора
Процедура ЭКО в этом случае отличается некоторыми нюансами.
- Выше вероятность успешного оплодотворения.
- Риск развития аномалий у плода ниже, так как среди доноров проводится жесткий отбор. Донорами спермы могут стать молодые мужчины без вредных привычек, не имеющие соматических патологий и генетических заболеваний.
- Цена за процедуру выше (с учетом за сперму донора).
- Донор не может претендовать на отцовство. Он не имеет никаких родительских прав относительно ребенка, родившегося в результате ЭКО. В свою очередь, женщина не может вменять донору какие-либо обязанности относительно воспитания малыша.
- Мужчина, ставший донором, не будет знать о вас. Данная информация будет от него полностью скрыта. В свою очередь, женщине, решившейся на ЭКО, будут доступны некоторые сведения относительно биологического отца своего будущего ребенка.

Оплодотворение яйцеклеток
После пункции фолликулов полученная жидкость передается в лабораторию. Врач оценивает зрелость полученных яйцеклеток. Затем он переносит их в инкубатор, где они ожидают оплодотворения.
В этот же день у мужчины берут сперму. Если супруг не может явиться в назначенное время в клинику, эякулят можно сдать заранее. В таком случае сперма замораживается.
Сперма в лаборатории проходит обработку. Удаляется семенная жидкость. Остаются только самые подвижные и морфологически правильные спермии. Их добавляют к яйцеклеткам в количестве около 100 тысяч клеток в мл, перемешивают и помещают в инкубатор.
Оплодотворение проводят через несколько часов после пункции. Сам процесс проникновения сперматозоидов в яйцеклетки занимает ещё несколько часов.
Проведение ИКСИ
В ряде случаев требуется проведение ИКСИ. Это процедура, при которой сперматозоид в каждую яйцеклетку вводится «вручную». Ооцит удерживают микропипеткой. Специальной иглой её прокалывают и вводят мужскую клетку.
ИКСИ требуется, если:
- качество спермы низкое (мало сперматозоидов, большинство малоподвижны или имеют плохую морфологию);
- прогнозируется низкая эффективность оплодотворения (в предыдущем цикле оплодотворилось мало яйцеклеток);
- количество ооцитов низкое.
Культивирование эмбрионов
Через 18 часов после оплодотворения эмбриолог оценивает его результаты. Яйцеклетки, которые не оплодотворились, или оплодотворились неправильно (имеют более двух пронуклеусов) отбраковываются. Остальные помещаются в питательную среду. Они продолжают дробление.
Ко второму дню развития эмбрионы состоят из 2-4 клеток, к третьему – из 6-10 клеток. На пятый день образуется бластоциста. Эмбрион уже состоит из двух разных видов клеток. Это оптимальное время для переноса в плане вероятности наступления беременности. Причин тому несколько:
- некачественные эмбрионы к этому времени погибают, происходит естественный отбор;
- именно на 5 день развития эмбрион проникает в матку из маточной трубы.
В то же время при малом числе яйцеклеток перенос на 3-4 день может быть предпочтительным. Ведь может случиться так, что ни одни эмбрион не доживет до стадии бластоцисты. И тогда цикл ЭКО прекратится, так и не дойдя до последнего этапа.
Искусственная инсеминация

Искусственная инсеминация – процедура по введению семенной жидкости в полость матки с помощью специального шприца. Данная процедура является не самой новой, но даже в наше время достаточно популярна. В Европе ежегодно проводится более 100000 внутриматочных инсеминаций, и технология постоянно совершенствуется. Большое распространение она получила после появления технологии по криоконсервированию спермы. Мужчины в молодом возрасте сдают семенную жидкость в банк спермы, после чего в более зрелом возрасте от их же семени возможно появление ребёнка.
Также, технология полезна ВИЧ-положительным женщинам, партнёр которых ВИЧ-отрицательный. Этот метод устраняет риск заражения партнёра и позволяет завести совместного ребёнка. В наши дни любой центр новых репродуктивных технологий и большинство частнопрактикующих гинекологов могут провести данную процедуру.
Этические и медицинские проблемы

Широкое распространение вспомогательных репродуктивных технологий приводит к тому, что возникают этические и правовые проблемы. После успешного первого ЭКО и опыта в клонировании животных возникли вопросы о возможности клонирования людей. Международные нормы права запрещают эксперименты над человеческим геномом и попытки проведения клонирования.
Сама процедура ЭКО попала под негативную оценку феминисток, юристов и психологов. Считается, что это создает предпосылки для генетического отбора, выбора пола ребенка и определенных фенотипических характеристик, а также появление родильниц и матерей преклонного возраста.
Получение в результате оплодотворения нескольких зародышей, и подсадка более качественных в полость матки также связывают с этическими проблемами: в какой срок считать эмбрион индивидуумом, который попадает под защиту норм международного права. В некоторых странах (Германия, Австрия) с момента оплодотворения яйцеклетка считается отдельным живым организмом, а значит, находится под защитой законов страны. В остальном мире сроком, когда эмбрион признается индивидуумом, принято считать 14 день развития.
Изначально в процедуре ЭКО проводилась подсадка большого числа оплодотворенных яйцеклеток. Это приводило к необходимости редукции части из них в более позднем сроке, чтобы исключить многоплодную беременность. Некоторые правозащитники говорили об этой манипуляции как о факте убийства человеческого организма, что также противоречило некоторым нормативным актам.
Отдельным вопросом стоят этические проблемы суррогатного материнства. Есть случаи, когда мать, выносившая генетически чужого ребенка, отказывалась отдавать его биологическим родителям или настаивала на участии в воспитании младенца. Поэтому во многих странах суррогатное материнство запрещено. К таким государствам относятся Германия, Франция, Австрия, Норвегия, некоторые штаты США. На некоммерческой основе разрешено прибегнуть к помощи суррогатной матери в Великобритании, Дании, Канаде, Нидерландах.
Противники суррогатного материнства говорят о тяжелых психологических проблемах женщины после родов, которой предстоит отдать ребенка. Также существует вероятность того, что в старшем возрасте ребенок может узнать, что был рожден другой женщиной, что станет для него психотравмирующей ситуацией.
Вспомогательные репродуктивные технологии являются относительно молодым направлением в медицине, которое динамично развивается и становится все более доступным. Несмотря на множество противоречивых фактов, этот метод дает женщинам со страшным диагнозом «бесплодие» шанс на рождение здоровых детей и обретение счастья материнства.
Вероятность наступления беременности после ЭКО
Решаясь на ЭКО, всякая женщина задается вопросом – получится ли забеременеть с первого раза. Ведь виртуальное пространство пестрит как восторженными, так и негативными отзывами относительно данной процедуры. Да и наверняка найдутся знакомые, спешащие поделиться своими соображениями на этот счет. Главное – настроить себя правильно, объективно взглянуть на этот вопрос. Не нужно рассчитывать на стопроцентный результат. По статистике после проведения ЭКО беременность наступает в каждом втором случае подсадки.
Здесь имеют значение все факторы: возраст пациентки, наличие заболеваний в женской половой системе или других соматических патологий. Естественно, что чем моложе будущая мать, тем больше вероятности на успешный исход.

Помните, принимая сложное решение о материнстве, вы не должны опираться на рекомендации друзей или знакомых. В этом случае следует полагаться на мнение специалиста. Для того чтобы попытка завершилась благополучно, нужно все свои действия координировать с врачом, в точности исполняя все его назначения. Черпайте информацию из достоверных источников, а не из форумов.
Если вас пугает риск неудачи ЭКО, не нужно в период подготовки и после проведения самой процедуры зацикливаться на своих страхах, подпитывая их разнообразной негативной информацией. Ведь в этом случае есть угроза того, что из-за вашего состояния эмбрионы не сумеют имплантироваться в слизистую оболочку матки.
О том, как выбрать донора для ЭКО, смотрите в следующем видео.
Инъекция сперматозоида в цитоплазму ооцита (ИКСИ)
Инъекция сперматозоида в цитоплазму ооцита (ИКСИ) – одна из модификаций ЭКО, проводится в тех случаях, когда наблюдается какая-либо патология сперматозоидов или сперматогенеза у мужчины.
При проведении ИКСИ из мужской семенной жидкости отбирается наиболее подвижный и морфологически здоровый сперматозоид, его лишают подвижности методом перебивания хвоста микроиглой и с помощью микроиглы вводят внутрь яйцеклетки. После этого яйцеклетка так же, как и при обычном ЭКО, отправляется на два-пять дней в инкубатор, а затем подсаживается женщине в полость матки. Данная процедура необходима и тем парам, в которых мужчина ВИЧ-положительный. Перед проведением отбора и введения сперматозоида производится «отмывание» спермы от элементов, содержащих ВИЧ.
Эффективность ЭКО
Экстракорпоральное оплодотворение далеко не во всех случаях приводит к наступлению беременности. Часто требуется несколько попыток для достижения этой цели. На результативность ЭКО влияет:
- возраст женщины;
- причина и продолжительность бесплодия;
- качество эмбрионов;
- степень зрелости эндометрия на момент переноса;
- образ жизни супругов (больше всего риск беременности снижает курение).
Во многом результативность зависит и от клиники, в которой проводится процедура. Например, в США в среднем беременностью завершается 41,5% циклов ЭКО. Но по разным клиникам эта статистика значительно отличается. В некоторых она составляет лишь 15%, тогда как в других достигает 60%.
В мире в среднем эффективность ЭКО составляет 30-40%. Приблизительно такие же показатели и в России. Поэтому ЭКО не стоит рассматривать как разовый цикл лечения. В случае проведения 4 попыток вероятность наступления беременности достигает 80%.
Сколько стоит ИКСИ?
Процедура интрацитоплазматической инъекции может проводиться бесплатно, по ОМС, но только при наличии соответствующих показаний у мужчины. При этом женское состояние здоровья не влияет на вероятность получения квоты для ИКСИ. В каждом регионе есть определенные правила и показания, предусматривающие назначение данной процедуры.
Стоимость ИКСИ может быть оплачена парой отдельно, если им дали только квоту на ЭКО и не одобрили инъекцию. Ценовая категория данного вида лечения имеет широкий диапазон, отправной точкой которого является ставка в 25 тысяч российских рублей. При необходимости проведения дополнительных манипуляций со сперматозоидами и яйцеклетками цена возрастает.
Цена ИКСИ вместе с ЭКО в частной клинике (не по полису ОМС) стартует от 120 тысяч рублей. Основную часть стоимости лечения составит экстракорпоральное оплодотворение. В естественном цикле оно обойдется минимум в 90 тысяч рублей (без учета стоимости лекарств), а при стимуляции цена будет стремиться к 200 тысячам.
Преимплантационная диагностика, выполняющаяся по желанию пациентов, составит от 40 и до 250 тысяч российских рублей.
ИКСИ в процедуре ЭКО позволяет забеременеть паре с мужским бесплодием. Процедура показывает свою эффективность даже при сращении семявыводящих протоков и после вазэктомии у мужчин.
Причины мужского бесплодия
Мужское бесплодие под собой подразумевает нарушение в репродуктивной системе, при которой сперматозоиды не способны оплодотворить яйцеклетку естественным путем. Причин этому несколько, выделяют четыре основных, это:
- генетическая (при нарушении структуры и набора хромосом, отвечающие за репродуктивную функцию, или нарушения в структуре ДНК возникшие под воздействием внешних факторов);
- гормональная (нарушение мужского гормонального фона);
- иммунологическая (наличие антиспермальных антител);
- внешняя (влияние пагубных привычек, нездоровый образ жизни и негативное влияние внешних факторов).
Миф 6: Беременность после ЭКО не может оказаться внематочной
Увы, но в очень редких случаях после переноса, эмбрион может прикрепиться не в полости матки, а в маточной трубе или, что бывает еще реже, в шейке матки. Перенос эмбрионов в полость матки выполняется в программе ЭКО максимум на пятые сутки их развития, а имплантация происходит в течение нескольких суток после переноса. В это время эмбрионы «плавают» между ворсинками слизистой матки и «ищут» себе подходящее место для прикрепления. Процесс имплантации очень сложен. Современная наука до сих пор не знает всех факторов, которые оказывают влияние на имплантацию, поскольку имплантация — это результат слаженной работы гормональной, иммунной систем, свертывающей системы крови женщины и возможно иных, неизвестных нам факторов. Мы можем только предполагать, по какой причине имплантация не происходит или происходит вне полости матки. Не зная деталей механизма имплантации, мы не можем повлиять на него и предугадать заранее результат. Когда по какой-то причине эмбрион не может прикрепиться к слизистой матки, он начинает искать любое другое место для прикрепления, и таким образом попадает, например, в маточную трубу.
Обновление понятия родства
Появление ВРТ привело к изменению отношения людей к процессу репродукции с разных точек зрения. Изменилось понятие родства. Раньше не было ситуаций, когда одна женщина является источником генетического материала, а другая – вынашивает ребенка. После появления ВРТ такие случаи отнюдь не являются редкостью. Поэтому понятие материнства разделилось на гестационную и генетическую составляющие. Основные ситуации, когда у ребенка может быть «две мамы»:
Суррогатное материнство. Женщина, у которой созревают в яичниках собственные яйцеклетки, иногда не может выносить беременность. В таком случае вместо неё это делает другая женщина. Оплодотворенная яйцеклетка помещается в матку суррогатной матери. Она рожает ребенка и за это в большинстве случаев получает финансовое вознаграждение. С социальной точки зрения матерью малыша является женщина, предоставившая яйцеклетки. Она же является генетической матерью: именно её физические и психологические черты унаследует ребенок.
Донорство ооцитов. У некоторых женщин в яичниках перестают созревать собственные яйцеклетки по причине возраста, заболеваний, перенесенных операций. Тогда используются донорские ооциты. Обычно их оплодотворяют спермой супруга пациентки. Может также использоваться донорская сперма. После рождения малыша с социальной и юридической точки зрения матерью становится женщина, родившая ребенка. При этом она не имеет с ним ничего общего с точки зрения биологии: новорожденный имеет черты донора ооцитов.
Как видим, мы имеем две совершенно противоположные ситуации, в которых опекунство над ребенком может получить как генетическая, так и гестационная мать.
Биоэтика и религия
С момента появления ВРТ не утихают споры относительно допустимости использования этих методов. Основные спорные вопросы:

- Можно ли использовать суррогатную мать как «живой инкубатор» для ребенка?
- Допустим ли выбор пола ребенка (технически он возможен при использовании преимплантационной генетической диагностики)?
- Не противоречит ли религиозным нормам сам факт того, что ребенок зачат вне организма матери?
- Допустимо ли вмешательство в процессы, которые в течение миллионов лет регулировались исключительно природой?
Каждый человек по-разному ответил бы на эти вопросы. Система здравоохранения и правительство отвечают на них следующим образом:
- Использование суррогатного материнства допустимо и не противоречит этическим нормам большинства культур. По своей сути оно ничем не отличается от материнства естественного, когда организм женщины используется в качестве «живого инкубатора» для рождения генетически родных детей. Хотя суррогатная мать отличается тем, что вынашивает чужого ребенка, никто не заставляет её это делать насильно. Она соглашается на этот шаг, будучи предупрежденной обо всех рисках, и получает в большинстве случаев приличное финансовое вознаграждение за свои услуги.
- Выбор пола ребенка во многих странах запрещен. В том числе его запретили в России в 2011 году. Исключение составляют случаи, когда необходимость выбора пола продиктована медицинскими показаниями. Это делают, чтобы избежать передачи некоторых генетических заболеваний (существуют болезни, которыми страдают только представители одного пола).
- Большинство религиозных организаций смирились с существованием вспомогательных репродуктивных технологий и считают их допустимыми.
- Дети, рожденные «из пробирки», вряд ли повлияют на течение эволюционных процессов. Хотя бы потому, что генетика у них точно такая же, как у детей, зачатых естественным путем.
Несмотря на наличие спорных этических моментов, давным-давно не ставится вопрос, будет ли ребенок умственно и физически полноценным, если он зачат в пробирке. Многочисленные исследования показали: способ оплодотворения значения не имеет. Дети рождаются такими же, как те, что зачаты естественным путем. Они ни в чем им не уступают по интеллекту или физическим возможностям.
ЭКО
 ЭКО – общее понятие, оплодотворение в пробирке может происходить и «естественным» путем (яйцеклетки встречаются со сперматозоидами в режиме реального времени), либо с помощью цитоплазматической инъекции единственного сперматозоида в яйцеклетку, которую выполняет специалист.
ЭКО – общее понятие, оплодотворение в пробирке может происходить и «естественным» путем (яйцеклетки встречаются со сперматозоидами в режиме реального времени), либо с помощью цитоплазматической инъекции единственного сперматозоида в яйцеклетку, которую выполняет специалист.
Какой способ ЭКО лучше, решает врач с учетом результатов полного обследования пары.
С помощью ЭКО можно добиться результата при любых формах бесплодия, но не всегда возможно, чтобы ребенок был биологически родным и отцу, и матери.
Разновидности ЭКО:
- ГИФТ – перенос яйцеклетки и сперматозоидов в маточные трубы,
- ЗИФТ – перенос уже оплодотворенной яйцеклетки.
Данные способы используются реже, чем перенос эмбрионов после программы ЭКО.
Показания к экстракорпоральному оплодотворению:
- трубный фактор;
- идиопатическое бесплодие;
- бесплодие, обусловленное эндометриозом;
- иммунологический фактор.
Искусственный хетчинг (разрыв белковой оболочки оплодотворенной яйцеклетки) увеличивает шанс для наступления беременности.
Донорская яйцеклетка для ЭКО
ЭКО с донорской яйцеклеткой выполняют в следующих ситуациях:
- отсутствие у женщины собственных полноценных половых клеток в результате раннего угасания функции яичников;
- естественный климакс;
- хирургическое удаление яичников — овариоэктомия;
- генетические пороки развития;
- состояние после проведенной химио- лучевой терапии;
- плохой ответ на гормональную стимуляцию;
- противопоказание к назначению стимулирующих яичники препаратов;
- диагностированные тяжелые наследственные заболевания, передающиеся потомству;
- неудачные протоколы ЭКО в анамнезе.
Биологически для женщины ребенок «чужой», но для некоторых пар этот способ стать родителями вполне приемлем.
Обратите внимание
Кто может стать донором яйцеклетки, выбирать женщине, можно воспользоваться биоматериалом от анонимного донора, либо прибегнуть к помощи знакомых или родственников.
Если нет серьезных противопоказаний к вынашиванию ребенка по здоровью, беременность можно индуцировать с донорскими (или своими, замороженными ранее) яйцеклетками у женщины даже за 50 лет, при условии адекватной гормональной поддержки.
Классификация
Сразу следует отметить, что женщина не имеет права на выбор типа протокола. Его может выбрать только доктор-репродуктолог, который внимательно изучит готовые анализы, результаты УЗИ, спермограмму мужа. Также будут учтены возраст пациентки, тип ее телосложения, наличие заболеваний органов репродуктивной системы (особенно яичников), а также результаты анализов на гормональный профиль.
Существует две больших группы протоколов:
- стимулированные;
- в естественном цикле.

Стимулированным называется протокол, в котором врачи стимулируют работу яичников гормональными препаратами для получения максимального числа яйцеклеток. В естественном цикле женщину не стимулируют, довольствуются только одной (крайне редко – двумя) яйцеклеткой, которую удается получить в ходе естественных процессов в менструальном цикле.
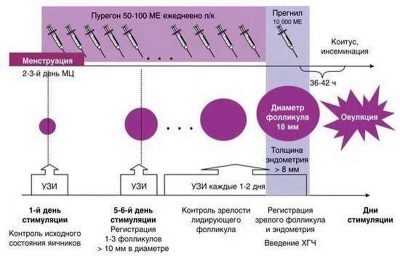
Протокол в естественном цикле подвидов не имеет, тогда как стимулированных протоколов насчитывается достаточно много. Наиболее часто для проведения ЭКО прибегают именно к стимулированному протоколу, поскольку его результативность намного выше, чем при лечении бесплодия в естественном цикле.
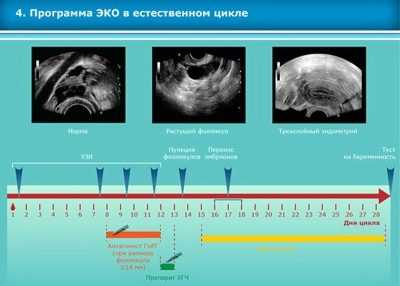
Стимулированные схемы могут быть:
- короткими;
- длинными.

При коротких протоколах дозы гормональных препаратов ниже, а длительность их приема – меньше. При длинном протоколе (рекомендуемом при плохом качестве яйцеклеток, при малом их количестве, гормональном бесплодии) прием стимулирующих препаратов более долгий. Риск осложнений и негативных последствий для организма женщины выше при длинном протоколе, но порой это единственный способ сделать женщину счастливой мамой.
В процессе любого из видов женщинам рекомендуется вести дневники и заполнять анкеты, в которых врач сможет отмечать индивидуальные реакции женского организма на лечение. В процессе любого стимулированного протокола пациентке необходимо несколько раз посещать врача-репродуктолога, который будет делать УЗИ яичников с целью оценки их ответа и подсчета растущих фолликулов.
Схемы могут изменяться при наличии неадекватного ответа женских половых желез на стимулирование. На любом этапе доктор может изменить дозировку, кратность и даже сам препарат на другой.

Помимо перечисленных выше основных видов, существуют также другие протоколы, которые обычно не выделяют в отдельные классификационные группы, но которые применяются достаточно часто:
- Ультрадлинный – протокол, рассчитанный на длительное время. Все вещества вводятся в дозах, которые позволяют гормонам действовать медленно.
- Длинные протоколы с гормонами-антагонистами – это схемы, при которых сначала применяют стимуляторы, а затем препараты, которые будут «сдерживать» фолликулы, чтобы не случилось спонтанной овуляции (антагонисты). Подходит женщинам с малым овариальным резервом.
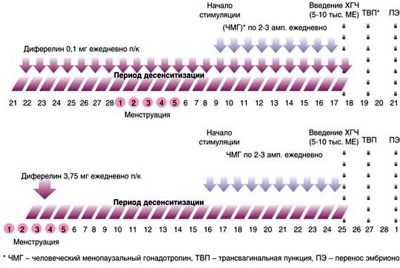
- Протоколы с «Диферелином» – схемы, в которых применяется указанный препарат (для женщин с повышенным риском развития синдрома гиперстимуляции яичников).
- Французский протокол – вариант длинного протокола, отличается от стандартной схемы по дням и отличается минимальной стимуляцией.
- Модифицированный – вариант протокола в естественном цикле, с минимальной однократной стимуляцией созревшего фолликула перед пункцией.
- Японский – метод с минимальной гормональной стимуляций, при которой на первое место ставят не количество ооцитов, а их качество.
- Шанхайский (китайский) – схема, при которой за один цикл у женщины дважды берут яйцеклетки, оказывается двойная стимуляция, перенос эмбрионов откладывается на потом.
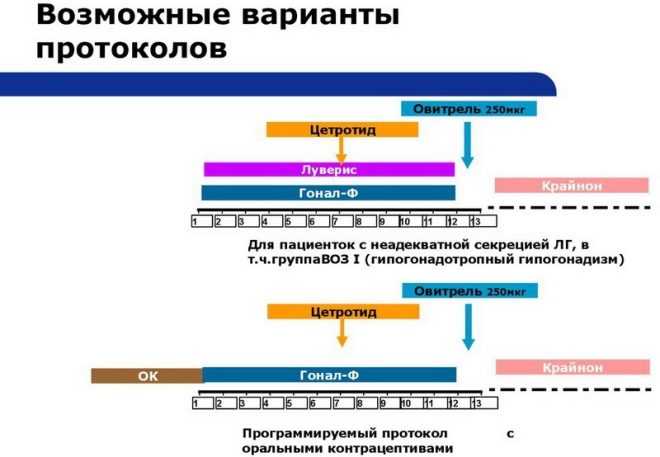
Как уже говорилось, разница между разными протоколами заключается не только в интенсивности применения гормональных препаратов, но и в длительности лечения. Вот средние значения длительности каждого вида:
- Ультракороткий протокол. Стимуляция 8-10 суток, общая продолжительность программы ЭКО – 25-30 суток.
- . Общая продолжительность лечения – от 28 до 36 дней, этап стимуляции яичников – от 10 до 17 суток.
- Длинный протокол. Общая длительность лечебного курса – 40-50 суток, этап стимуляции суперовуляции – 21-28 дней.
- Сверхдлинный протокол. Общая длительность – 50 суток + несколько месяцев, которые требуются для предварительной гормональной коррекции отдельных гинекологических и обменных проблем. длится 3-4 недели.
- Модифицированный. Общая продолжительность – 25-30 суток, стимуляция – 1 день.

Ниже мы рассмотрим подробно каждый из подвидов длинных и коротких протоколов, чтобы женщина, которой они предстоят, хорошо представляла себе порядок действий и возможные последствия лечения.
Технологии повышения результативности экстракорпорального оплодотворения
-
ИКСИ и ИМСИ
Искусственное введение сперматозоидов в яйцеклетку (ИКСИ) и, при необходимости, предварительный выбор морфологически наиболее полноценного сперматозоида (ИМСИ) с помощью специализированной компьютеризированной системы морфологической оценки сперматозоидов. - Лазерный хэтчинг лазерная микроманипуляция по надсечению оболочки эмбриона для облегчения его импантации.
- Преимплантационная генетическая диагностика с полной оценкой генома эмбрионов
- Определение рецептивности эндометрия и перенос генетически полноценных эмбрионов в оптимальный период времени (имплантационное окно)
- Витрификация (криоконсервация) ооцитов, эмбрионов, спермы и их хранение в нашем криобанке




















