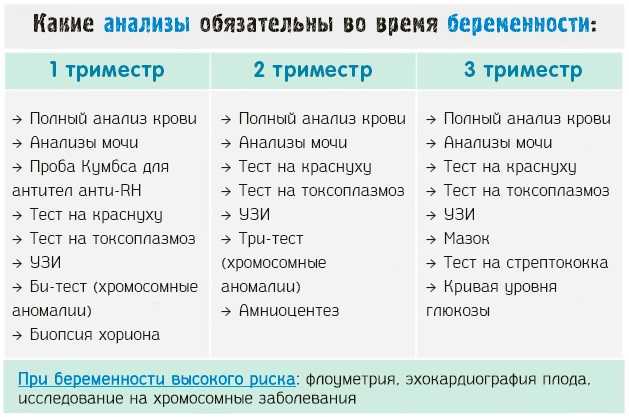
Обследование здоровых
Большинство беременных женщин – молодые, не имеют «багажа болезней». После 35 лет чаще встречаются те, кому необходимо особый подход в ведении вынашивания для благополучного исхода, даже если когда-то первая беременность и роды были идеальными.
Перечень анализов для здоровых девушек минимальный, как и количество посещений врача.
При постановке на учет
Оптимально, если девушка приходит становиться на учет на сроке, не позднее 12 недель.
Но если позже – перечень обследования не меняется, ведь врачу необходимо узнать полную картину о состоянии здоровья будущей мамы.
Анализы при беременности на ранних сроках наиболее многочисленные, так как включают весь перечень из возможного. А именно:
- анализ мочи и крови общий;
- кровь на содержание глюкозы;
- биохимический анализ крови;
- коагулограмма;
- кровь на ВИЧ, гепатиты В и С, сифилис;
- обследование на половые инфекции;
- мазок из влагалища на флору;
- мазок на онкоцитологию из шейки матки;
- анализ на группу крови и резус-фактор;
- бактериологический посев мочи на флору;
- кровь на гормоны щитовидной железы;
- сывороточное железо и ферритин;
- проводится замер размеров таза;
- обследование на TORCH-инфекции (токсоплазмоз, краснуху, ЦМВ, герпес первого и второго типов).
Помимо этого, необходимо обследование у узких специалистов:
- терапевт после выполненной кардиограммы (ЭКГ);
- уточняется давление, рост, вес;
- ЛОР;
- офтальмолог;
- стоматолог;
- при необходимости – хирург, кардиолог.
Исходя из заключений специалистов и результатов анализов, гинеколог определяет необходимое дополнительное обследование. С 11 недель до 14 выполняется первое скрининговое УЗИ
Оно важно для исключения синдрома Дауна и других серьезных генетических аномалий. Дополнительно может проводиться анализ на АФП (альфафетопротеин), повышение которого указывает на вероятность развития пороков у плода
После этого женщину могут направить врачу-генетику. Показания для этого следующие:
- выявленная патология по УЗИ;
- возраст женщины старше 35 лет;
- наличие в семье детей-инвалидов;
- пороки развития, хромосомные или серьезные соматические заболеваний у будущих родителей.
Врач-генетик может определить показания для проведения амниоцентеза (пункции передней брюшной стенки и забора вод для исследования) либо для хорионбиопсии (метод проведения поход на амниоцентез, но дополнительно иссекается небольшой участок хориона и исследуется).
После первой явки женщина должна прийти на прием в течение 10 дней с максимальным обследованием на руках. Следующий прием может быть назначен через шесть-восемь недель.
С 14 по 26 недели
Ближе к 20 неделям беременная проходит снова некоторые анализы и обследования:
- общий анализ крови и мочи;
- глюкозу крови;
- коагулограмму;
- УЗИ плода, при необходимости – УЗИ сердца малыша.
Начиная с 20-22 недель при каждом посещении женской консультации акушерка или врач проводит измерение ВДМ (высоты стояния дна матки) и ОЖ (окружность живота), артериального давления и веса беременной, дает направление на общий анализ мочи. По этим элементарным исследованиям можно заподозрить или даже выявить патологию беременности. Периодичность посещения врача – раз в месяц.
С 26 недели
К моменту получения отпуска по беременности и родам женщина проходит второе расширенное обследование. Оно включает:
- общий анализ крови и мочи;
- биохимический анализ крови;
- кровь на сифилис, гепатиты В и С, ВИЧ;
- мазок из влагалища на флору.
Необходимо посетить повторно терапевта. При отрицательных результатах на TORCH-инфекции повторно проводится исследование для того, чтобы исключить инфицирование за это время. Также измеряется давление, вес и рост, ОЖ и ВДМ.
Начиная с 28 недель при каждом посещении беременная записывает КТГ – кардиотокограмму, которая отражает частоту сердцебиения плода и другие показатели, по которым можно судить о самочувствии малыша.
Накануне родов
На 34-36 неделях беременности проводятся последние контрольные исследование, после чего женщина приходить в консультацию только с готовым анализом мочи. На поздних сроках выполняются те же анализы, что и выполнялись в 28-30 недель при беременности, за исключением гепатитов.
Также необходимо посетить терапевта последний раз и выполнить УЗИ – с 32 до 35 недель. При этом проводится изучение скорости кровотока в маточных, плацентарных и плодовых сосудах. На основании этого определяется, нет ли риска страданий плода.
После 34 недель посещения врача, как правило, еженедельные. При этом тщательно отслеживается вес (на предмет скрытых отеков и развития гестоза), давление, КТГ плода, ОЖ и ВДМ. Отклонения в любом из показателей могут стать причиной госпитализации беременной.
На какой неделе лучше всего становиться на учёт?
Каждая женщина сама решает, когда ей впервые обращаться к доктору по вопросу ведения беременности. Всё индивидуально. Во-первых, не все будущие мамы узнают о своём положении в одно и то же время. Незапланированные детки могут остаться незамеченными, и лишь после длительной задержки и изменения общего состояния женщина начинает задумываться о возможной беременности.
Строгие максимальные и минимальные сроки нигде не прописаны, однако они существуют:
- В идеале зарегистрироваться до 12 недели. К этому моменту начинаются первые важные исследования: сдача анализов и проведение процедур, отслеживающих здоровье малыша.
- Крайний срок – 30 неделя. Именно тогда наступает декретный отпуск, и женщина ещё успевает оформить все справки и пройти некоторые исследования.
Тянуть с походом к гинекологу не стоит, но нужно ли торопиться вставать на учёт? Можно оформить все необходимые документы и получить медицинскую консультацию намного раньше «оптимальных» 7-12 недель, хотя в это время достаточно консультации терапевта и гинеколога
Это особенно важно, когда врач ведёт пациентку на этапе планирования и тщательно следит за её здоровьем. Для каждого срока постановки есть свои рекомендации
Постановка на учёт до 6-7 недель
Зарегистрироваться, как будущая мама в ЖК на сроке от 1 до 4 акушерских недель трудно по нескольким причинам. До первой задержки сложно диагностировать наступившую беременность, как самой женщине, так и гинекологу. Визуально матка не изменяется. Определить наличие эмбриона можно лишь с помощью ультразвукового исследования. Если женщина пришла к врачу в это время, он может списать признаки интересного положения на гормональный дисбаланс.

Ранняя регистрация – вполне допустима, но бежать оформляться, только что увидев две полоски на тесте – нет смысла. Гинекологи не рекомендуют становиться на учёт до 6 недель, т.к. в этот период высока вероятность самопроизвольного выкидыша. В случае развития каких-то патологий происходит естественный отбор. Иногда по рекомендации врачей на этом сроке не оказывается помощь по сохранению: считается, что лучше родить позже, но здорового ребёнка. Иногда и вовсе отказывают в постановке на учёт на маленьком сроке, аргументируя это тем, что может случиться выкидыш. Но подтверждают беременность с помощью УЗИ.
Существуют ситуации, когда за будущей мамой следят с 5 недели. Сложные случаи включают:
- наличие в анамнезе выкидышей;
- серьёзные хронические заболевания;
- возраст от 35 лет и выше;
- неблагоприятные условия труда женщины.
Постановка на учёт с 6-7 по 9 неделю
Если беременность протекает нормально, женщина доходила до 7 недели и больше, убедилась в своём положении при помощи аптечного теста и пришла на консультацию к специалисту, у него не должно быть повода отказывать ей в регистрации. Диагностику проводить проще. При желании женщина может обратиться в частные клиники и убедиться о беременности с помощью анализов крови (на уровень ХГЧ) и УЗИ. С этими документами потом приходят в женскую консультацию.
Срок 7-9 акушерских недель подходящий для первого обращения к гинекологу. Женщине будут назначены необходимые обследования, которые включают:
- общие анализы мочи, кала и крови;
- определение резус-фактора;
- тест на гепатит;
- обследование на сифилис;
- мазок;
- биохимия крови;
- бакпосев мочи на скрытые бактерии;
- ЭКГ и т.д.
С этого момента (6-9 неделя) женщина может начать проходить обязательный осмотр врачей, помимо гинеколога. Время позволяет, торопиться нет смысла, и примерно до 12-20 неделе необходимо пройти следующих специалистов:
- Своего семейного доктора;
- офтальмолога;
- ЛОРа;
- Стоматолога (терапевта);
- эндокринолога (не всегда).
Постановка на учёт с 9 по 12 неделю
На ранних сроках современная медицина способна выявить генетические патологии плода. Благодаря этому лечение начинают своевременно. Первое обследование – так называемый скрининг – нацелен и на то, чтобы предложить аборт в случае негативных результатов. Сроки тестирования назначает гинеколог, но если беременные находятся в группе риска, обследование проводится на 10-12 неделе. Если встать на учёт до этого срока, шанс вовремя диагностировать патологию и принять меры выше. Не зарегистрированные в ЖК женщины также могут сделать скрининг, но платный, в частных клиниках.
Когда первый визит к гинекологу происходит на сроке от 9 недель, специалист может поставить диагноз на основе осмотра матки и молочных желез. Также будущую маму направляют на ультразвуковое исследование, чтобы исключить внематочную беременность и сделать необходимые замеры плода. На 10-12 акушерскую неделю не поздно встать на учёт. Дородовая диагностика будет проведена в полной мере.
Дополнительные анализы
Иногда возникают ситуации, когда кроме сдачи основных анализов, беременную направляют на дополнительные лабораторные исследования. Это может быть в случаях, когда врач увидел отклонения от нормы в анализах крови, мочи или при плохом самочувствии женщины.
При наличии отклонений в общем анализе мочи будущую маму могут направить дополнительно на анализы мочи по Нечипоренко или Зимницкому. С их помощью можно определить развитие инфекционного заболевания на разных уровнях мочевыводящей системы, фильтрационную и выделительную способности почек.
В некоторых случаях необходимо сдать генетический анализ. Показаниями к проведению такого исследования являются возраст женщины старше 35 лет, наличие у женщины ребенка с наследственной патологией. Также нужно сдать такой анализ, если в семье женщины или ее супруга были случаи генетических заболеваний. Кроме того, врачи рекомендуют пройти генетический анализ женщине, если у нее были выкидыши, внутриутробная гибель плода.
«Тройной тест». Это метод исследования крови на маркеры генетических патологий и пороков развития плода – хорионического гонадотропина человека (ХГЧ), альфа-фетопротеина (АФП), эстриола (Е3). Данные маркеры указывают на риск развития следующих генетических заболеваний плода:
- дефекты заращения передней брюшной стенки;
- дефекты заращения нервной трубки;
- заращение двенадцатиперстной кишки;
- аномалии почек;
- хромосомные нарушения – синдромы Дауна, Шерешевского-Тернера, Эдвардса;
- сахарный диабет;
- бронхолегочные патологии;
- болезни щитовидной железы.
На сроке 32–34 недели беременным проводят допплеровское исследование – изучение кровотока плаценты. В случае если кровоток плаценты снижен, дополнительно назначают кардиотокографию плода. Этот метод исследования представляет собой оценку состояния плода. Во время проведения кардиотокографии специалисты проверяют частоту сердечных сокращений, двигательную активность плода, тонус матки.
Иногда будущей маме назначают анализ крови на гормоны. Такое исследование необходимо при угрозе прерывания беременности (гормоны прогестерон, тестостерон), подозрении на болезни щитовидной железы (гормоны ТТГ, Т3, Т4). При необходимости врач может назначить анализ для определения функционирования гипофиза, яичников, паращитовидных желез.
Какие нужны анализы при беременности кроме основных исследований, определяется врачом-гинекологом в каждом отдельном случае индивидуально. Женщине нужно прислушиваться к рекомендациям доктора, чтобы сохранить беременность и родить здорового ребенка.
Что такое обменная карта

При постановке на учет в женскую консультацию каждой беременной заводят обменную карту. Что в нее записывается:
- данные документов будущей мамы – паспорта, страхового полиса, СНИЛС;
- данные первичного осмотра и опроса женщины;
- определение рисков беременности по специальной шкале;
- результаты всех проведенных в течение беременности обследований ;
- данные о каждом врачебном приеме;
- выписки из проведенных консультаций узких специалистов с указанием сопутствующих заболеваний;
- копии результатов биохимического и УЗИ-скринингов.
Эту карту необходимо всегда носить с собой. Не хотелось бы думать о плохом, но если что-то случится с будущей мамой на улице, то при экстренной госпитализации обменная карта в первую очередь даст понять, что женщина беременна, а значит, требует особенного подхода.
На более поздних сроках, когда роды могут начаться неожиданно и потребуется срочная госпитализация, женщину без обменной карты, скорее всего, увезут в инфекционный родильный дом. Именно там рожают мамы без прописки, определенного места жительства, а также те, у кого диагностированы различные инфекции.
Вряд ли вам понравится такая компания, так что не забывайте везде носить с собой обменную карту с того дня, как получите ее. Гинекологи часто рекомендуют брать ее с собой, даже если вы просто пошли выносить мусор.
Какие анализу нужно сдать при постановке на учет?
На первом приеме, при постановке на учет, специалист осматривает будущую маму, фиксирует в карточке ее вес, рост, окружность живота и задает вопросы. Врач спрашивает о заболеваниях, которые перенесла женщина и ее партнер, а также о других вещах:
- дата последней менструации и возраст, когда начались месячные;
- жалобы пациентки, возникшие до или во время беременности;
- характер выделений из влагалища;
- какая беременность по счету, были ли аборты или роды раньше;
- наследственные заболевания или генетические нарушения.
Далее гинеколог назначает ряд обследований, необходимых на ранних сроках. Самое главное – исключить воспалительные процессы и различные инфекции в организме, а также установить локализацию беременности (ведь она бывает внематочной, что является угрозой для жизни и здоровья).
Обязательные анализы
Обязательные анализы при постановке на учет включают исследования, которые утверждены Министерством здравоохранения Российской Федерации. Бакпосев необходим для выявления заболеваний мочеполовой системы. По общему и биохимическому анализу крови удается выявить уровень кровяных телец, белка, содержание сахара, гемоглобин. Кроме того, устанавливается уровень ХГЧ (хорионический гонадотропин человека), который и определяет наличие беременности. Помимо этого, нужно сдать следующие анализы:
- анализ на группу крови и резус-фактор сдается и мужчиной, и женщиной;
- мазки из влагалища – помогают исключить венерические инфекции, изменения во флоре и онкологический процесс;
- анализ на сифилис, гепатиты и вирус иммунодефицита человека;
- анализ крови на скрытые инфекционные болезни, которые могут перейти к плоду (герпес, токсоплазмоз).
Как правило, проходят указанные исследования в начале беременности (при постановке на учет), далее на 18 неделе и затем на 30. Однако не стоит забывать об индивидуальности каждой пациентки. Любые отклонения в самочувствии женщины требуют внепланового обследования.
Дополнительные анализы по показаниям
Анализы, которые указаны выше, должна сдать каждая будущая мама в обязательном порядке. Иногда врач назначает и дополнительные исследования, которые необходимы для исключения каких-либо заболеваний или установления причины плохого самочувствия. К ним относятся:
- Анализ на гормоны. С помощью него выявляют уровень прогестерона. Иногда требуется несколько раз пересдавать анализ, чтобы результат получился точным.
- Анализ при резус-конфликте. Необходим, если резус-факторы женщины и мужчины несовместимы. Сдается при постановке на учет, а затем один раз в 7-14 дней, чтобы предотвратить преждевременные роды.
- Посев мочи. Нужен для определения состояния микрофлоры и чувствительности к препаратам. Назначается при подозрении на инфекционные заболевания мочеполовой системы. Бессимптомное длительное течение болезней провоцирует отклонения у плода, поэтому отказываться от исследования нельзя.
- Анализы мочи по Нечипоренко и Зимницкому. Первое исследование нужно для подтверждения или исключения патологий почек. Показаниями для анализа по Зимницкому являются патологии мочеполовой системы. Он исследует водовыделительную способность почек.
- Амниоцентез или забор околоплодной жидкости. Назначают при подозрении на хромосомные аномалии или кислородное голодание плода. Процедура проводится под контролем ультразвукового аппарата. В ходе нее прокалывают брюшную стенку, плодный пузырь и берут материал.
В список дополнительных анализов включен также кордоцентез. В ходе процедуры производится забор крови из пуповины плода. Осуществляется диагностика под контролем УЗИ и помогает выявить тяжелые патологии. Если есть подозрения на хламидиоз, уреплазмоз или другие инфекции, передающиеся половым путем, то женщине стоит сдать мазки и кровь на данные заболевания, которые являются угрозой выкидыша или приводят к задержке развития плода.
Планирование, зачатие и вынашивание ребенка требуют особого подхода. Женщине необходимо следить за здоровьем, регулярно посещать акушера-гинеколога и выполнять все указания. Если доктор назначил какое-либо исследование, не относящееся к обязательным, рекомендуется обязательно его пройти.
Дополнительные методы исследования
В начале беременности возможно проведение ультразвукового исследования воротниковой зоны ребенка. Данный вид диагностики заключается в выявлении небольшого скопления жидкости в кожной складке позади шеи (выйная складка) у ребенка. Большое количество жидкости может свидетельствовать о высоком риске развития болезни Дауна у плода.
Данное исследование проводится в сроке от 11 до 14 недель беременности в комплексе с определением концентрации альфа-фетопротеина в крови беременной женщины.
Однако информативность данного теста составляет около 80 %.
Более точным считается интегрированный тест на болезнь Дауна, который включает в себя 2 этапа:
- УЗИ воротниковой зоны и определение концентрации АФП в крови будущей мамы;
- Проводится не позже, чем на 20 неделе после зачатия. Исследуется концентрация в крови у матери ХГЧ, эстриола несвязанного, АФП, ингибина –А.
Существует еще один метод генетического анализа плода. Этот анализ заключается в исследовании ворсинок хориона. Путем пункции брюшной стенки или через влагалище тонкой иглой можно взять образец ворсинок хориона на анализ. Проводится процедура обычно под местной анестезией в сроке 10-12 недель беременности. После исследования женщина должна находиться в постели около 3 дней, может отмечаться незначительное кровотечение.
Недостаток данной диагностической процедуры в том, что существует угроза выкидыша.
Биопсия хориона позволяет выявить следующие патологии:
- Мышечная дистрофия Дюшена;
- Болезнь Дауна;
- Анемия серповидноклеточная;
- Синдром Тернера;
- Талассемии;
- Фенилкетонурию.
Каждая беременная женщина должна очень внимательно относиться к своему здоровью и состоянию малыша. При возникновении малейших беспокойных симптомов рекомендуется сразу же обращаться к акушеру-гинекологу за консультацией во избежание развития осложнений течения беременности и родов, а также формирования различных патологий плода.
Возможные ошибки
Точность этого анализа является высокой, именно поэтому методика обследования нашла столь широкое применение в медицине, особенно в гинекологии и акушерстве. Однако от ошибок никто не застрахован, поэтому следует рассмотреть вероятные ошибочные результаты.
Повышенный уровень гонадотропина может быть обнаружен у женщин, которые принимали гормональные препараты, проходили лечение от бесплодия. Также повышенным может оказаться уровень гормона при опухолевых процессах в организме. Если результат вызывает сомнение, желательно сдать кровь повторно через 4-6 дней. Если уровень гормона не вырастет или подрастет совсем незначительно, беременности нет, следует искать истинную причину изменения гормонального фона.
Нередко женщина может получить дома с помощью теста-полоски отрицательный результат, но ХЧГ в крови окажется высоким, и это говорит о том, что беременность есть, просто ее срок еще настолько мал, что в моче гормон не определяется.
Отрицательный результат из лаборатории может получить и беременная женщина. Такое становится возможным, если она явилась на обследование слишком рано — имплантация еще не состоялась, гормон не вырабатывается. Слишком рано — понятие вполне конкретное — до 10-12 дня после овуляции, а лучше до 14 суток после нее, в лаборатории делать нечего.
Зачем они нужны
Некоторые женщины не понимают, зачем нужны дополнительные анализы во время беременности, ведь рожали раньше безо всякого обследования. Но и смертность материнская, а также частота внутриутробной гибели и детей, рожденных с пороками, были на порядок выше. Чтобы максимально избежать подобных осложнений, каждая беременная обследуется «с ног до головы». Интересно то, что очень часто обнаруживаются заболевания, о которых женщина даже не подозревала.
Анализы во время беременности позволяют следующее.
В 1 триместре. Определить уровень здоровья женщины и то, сможет ли она благополучно выносить ребенка. Индивидуально определяются факторы риска и вероятные осложнения вынашивания. При необходимости проводится лечение заболеваний или коррекция состояний. Дополнительное обследование позволяет выявить степень развития эмбриона, выявить пороки. 12 -14 недель беременности – старт для женщины, который свидетельствует о том, что у нее есть шанс на рождение здорового малыша. Согласно обследованию составляется план ведения для всего периода вынашивания.
2 триместр. Цель обследования в это время несколько иная. Проводятся минимальные анализы, которые помогают отследить то, насколько организм женщины справляется с нагрузкой
В это время важно не пропустить склонность к выкидышу или в дальнейшем к преждевременным родам. Завершается этап контрольным УЗИ плода, которое подтверждает, что малыш развивается удачно.
3 триместр
В этом время ребенок уже достаточно большой, значительно возрастает нагрузка на материнский организм. Задача врача – отследить состояние плода (КТГ-мониторинг, УЗИ) и функции жизненно важных органов у матери. Важно вовремя выявить осложнения, такие как гестоз, тромбоз. При наличии хронических заболеваний в этом время может стать вопрос о досрочном родоразрешении, если организм женщины не справляется или страдает плод.
Несмотря на то что есть единые рекомендации по ведению беременных, в каждом случае есть свои нюансы. Особенно если женщина имеет хронические заболевания или постоянно нуждается в коррекции принимаемых препаратов, например, при сахарном диабете или артериальной гипертензии. Количество посещений гинеколога и перечень анализов может существенно варьировать исходя из уточненного состояния здоровья женщины.
Когда вставать на учет – плюсы и минусы на ранних сроках

Вопрос, когда сдавать анализы при постановке на учет по беременности возникает у каждой беременной. Во-первых, женщине не хочется изводить себя лишними анализами, и подвергать еще совсем маленького ребеночка опасности, а во-вторых, врач рекомендует наблюдаться на сроках ранних.
Это поможет избежать ряд проблем и возможно спасти жизнь ребенку, если сама беременность протекает с осложнениями. Сейчас осложнения и патология может быть у каждой женщины, и именно ранний срок поможет избежать ряд проблем. Разобраться, стоит ли вставать на учет на ранних сроках, и когда желательно это делать?
Более подходящим сроком при постановке на учет, является 9-12 недель. За это время плод уже успевает сформироваться – анализы, и ультразвуковое исследование будут более точными. Это тот срок, когда можно выявить патологию и принять все необходимые меры. Не стоит оттягивать посещение женской консультации на более длительный срок.
Также не нужно обращаться к врачу ранее девяти недель. В любом случае врач отправит на УЗИ не ранее оптимального срока. Единственное, что может порадовать, это деньги, выделяемые государствам женщинам, которые становятся на учет на ранних сроках. Итак, из преимуществ при постановке на ранних сроках, можно выделить следующие моменты:
- Компенсация от государства в размере 400 рублей.
- Получение родового сертификата на сумму 10 000 рублей.
- Выявление патологий на ранних сроках.
Эти денежные вознаграждения выдаются женщинам на ранних сроках. Женская консультация выведает сертификат по родам, и у женщины есть преимущество в выборе роддома, и женской консультации.
Все это касается будущих мамочек, у которые беременность протекает нормально, и у них не наблюдаются отклонений и патологий. Также стоит показаться врачу пораньше, если прошлые беременности протекали с проблемами, или у женщины были выкидыши. Вставать в этом случае на учет ранее девяти недель обязательно. Врач сможет своевременно выявить патологию, и назначить необходимое лечение.
Кроме этого, женщине обязательно нужно обратиться в консультацию, если появились кровяные выделения или были резкие боли в области живота. Это может свидетельствовать о такой патологии, как внематочная беременность, и визит в клинику просто необходим.
Какие анализы сдают для постановки на учет по беременности

Если вы определились с женской консультацией, в которой бы хотели наблюдаться, значит можно отправляться и вставать на учет. Многих будущих мамочек волнует вопрос – какие анализы нужно будет сдавать?
С начало гинеколог осмотрит женщину, определит первоначальный срок беременности. Осмотрит стенки и шейку матки, возьмёт мазок. Обязательно измерит вес женщины, и измерит таз. Для этого используют специальное оборудование.
Самое первое знакомство с гинекологом имеет большое значение. Для дальнейшего наблюдения, врач должен знать все о состоянии здоровья пациентки. Какие болезни ей пришлось перенести, о вредных привычках, о наследственных болезнях.
Врачу нужно будет предоставить информацию о вашем цикле менструаций, когда были последний раз месячные – по этой дате определяется срок беременности (акушерский). После первого приема врач, выпишет направление, для того чтобы сдавать другие анализы.
- Анализ мочи.
- Анализ крови.
- УЗИ.
- ЭКГ.
А также женщине нужно будет пройти обследования других врачей – терапевта, окулиста, стоматолога, лора. Для прохождения всех анализов, будущая мамочка может самостоятельно выбрать лабораторию, но как правило это делается в одном месте, там, где наблюдается пациентка.
После того как все анализы сданы, беременной нужно будет снова посетить гинеколога. Врач осмотрит результаты и даст дальнейшие рекомендации. Скажет, когда нужно будет его посетить снова – проверить вес, прослушать сердцебиение ребёночка.
Анализы до беременности
Есть несколько анализов, которые стоит сдать еще в период планирования беременности
В это время очень важно исследовать организм на наличие TORCH-инфекций, которые являются опасными для нормального внутриутробного развития ребенка. Это токсоплазмоз, герпес, краснуха, цитомегаловирус
Как вы уже успели понять, своевременное выявление этих заболеваний позволит скорее избавиться от них.
Например, во Франции брак не регистрируют, если женщина не может засвидетельствовать документально, что привита от краснухи. Это настолько опасная инфекция, что при заболевании ею во время вынашивания ребенка рекомендуют прервать беременность. До таких крайних мер прибегают потому, что краснуха всегда приводит к тяжелейшим порокам плода при его развитии. Даже если женщина болела краснухой раньше, стоит повторно сдать кровь методом ИФА, который определяет количество антител к этому заболеванию. Также за два месяца до запланированной беременности нужно сделать анализ мазка на наличие инфекции, передающиеся половым путем.
Показания к дополнительным исследованиям
1 триместр беременности (анализы, сдаваемые женщиной должны трактоваться только ее лечащим врачом) считается самым критическим периодом для жизни нерожденного малыша. При получении неудовлетворительных результатов анализов молодой маме может быть назначено дополнительное исследование, позволяющее уточнить образовавшуюся проблему и правильно выбрать лечение.
Анализ на антитела при беременности
В случае если у молодой мамы обнаруживается отрицательный резус-фактор, проверяется отец ребенка. Положительный резус-фактор отца в большинстве случаев означает опасность возникновения резус-конфликта, являющего причиной самопроизвольного выкидыша и невынашиваемости беременности в анамнезе.
В течение всех 9-ти месяцев состояние женщины будет подлежать постоянному контролю, а начиная с 20-й недели, будущая мама будет постоянно сдавать анализы для раннего обнаружения агрессивных антител, ведущих к гибели малыша. В экстренных случаях проводится переливание крови ребёнка, что приводит к улучшению состояния и снижению угрозы преждевременных родов.
Установление количества ДГЭА
Дегидроэпиандростероан сульфат вырабатывается надпочечниками и отвечает за молодой вид человека и полноценное функционирование репродуктивной системы. Увеличение количество ДГЭА во время беременности означает плохую работу плаценты, приводящую к самопроизвольному прерыванию беременности.

При наличии в анамнезе молодой мамы 2-х и более выкидышей обязательно проводится дополнительный анализ на гормоны, по результатам которого назначаются поддерживающие препараты.
Дополнительные УЗИ-исследования
Молодым мамам, имеющим хронические патологии органов брюшной полости, почек, сердечно-сосудистой системы терапевт назначает проведение дополнительного УЗИ-исследования, позволяющего диагностировать состояние органов и предупредить развитие осложнений, вызванных последующим ростом матки.
УЗИ также назначается в случае выявления неудовлетворительных результатов в биохимическом анализе или ОАМ.
Анализ мочи по методу Нечипоренко, Зимницкого
Повышение уровня белка или лейкоцитов в моче беременной дает возможность предположить появление дисфункции почек и мочевого пузыря, способные вызвать побочные эффекты развития плода или проблемы в материнском организме.
Сдача мочи по методу Нечипоренко проводится строго утром, после гигиены половых органов. Собирать следует только среднюю порцию жидкости, начиная и оканчивая опорожнение мочевого пузыря в унитаз. Такое исследование назначают беременным женщинам при превышении в моче уровня лейкоцитов и эритроцитов.
Это дает возможность установить или опровергнуть:
- развитие цистита или пиелонефрита;
- образования камней в почках;
- возникновение пиелоцистита.
Анализ по методу Зимницкого назначают беременным женщинам, страдающим болезнями почек или сахарным диабетом. Суть методики состоит в суточном сборе мочи в 8 разлучных баночек. Начиная с 9:00 утра, каждые 3 часа нужно мочиться в специальную емкость. При отсутствии желания опорожнить мочевой пузырь баночку следует оставить пустой.
Консультация генетика
Посещение генетика — обязательная мера в случае получения неудовлетворительных результатов «двойного скрининга» и при высоком риске рождения у женщины ребенка с генетическими аномалиями.
Биопсия хориона
Инвазивная методика, назначается только в случае раннего появления у женщины ребенка с генетическими патологиями или наличия в семье будущей мамы лиц, рожденных с отклонениями в развитии. Проводится в период с 10 по 13-ю неделю беременности в случае неутешительных результатов «двойного скрининга».
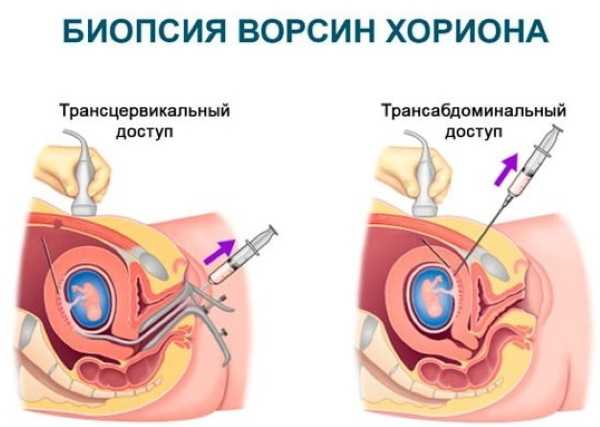
Стоимость исследования составляет около 8000 руб. и проходит только по желанию женщины, поскольку метод сопряжен с риском кровотечения и самопроизвольного выкидыша. Результат исследования становится известен через 10-16 дней. В случае получения неудовлетворительных данных может быть предложено медицинское прерывание беременности.
В первом триместре беременности в организме женщины начинаются серьезные гормональные и физиологические перестройки, помогающие выносить и родить здорового ребенка.
Список лабораторных исследований и врачебных консультаций, сформированный Министерством здравоохранения и социального развития РФ, имеет цель раннее диагностирование и предупреждение развития различных патологий беременности, а также направлен на своевременное исключение опасных факторов, способных нанести вред здоровью молодой мамы и ещё не рожденного малыша.
Оформление статьи: Ильченко Оксана