Плюсы метода
- Регионарная анестезия и препараты, которые с ней связаны, более безопасна для женщины и ребенка, чем наркоз;
- она уменьшает кровопотерю во время операции;
- дает женщине возможность увидеть своего ребенка сразу после его рождения (на время операции можно не снимать очки или линзы);
- не вызывает сонливости и дезориентированности после операции;
- помогает продлить обезболивание и после операции;
- позволяет раньше встать, начать ухаживать за крохой и кормить грудью.
Кроме того, ни спинальная, ни эпидуральная анестезия не вызывают хронических болей в спине и не усиливают застарелые проблемы с позвоночником.
Альтернатива
Основной альтернативой эпидуральной анестезии на сегодня является общий (эндотрахеальный наркоз). При нем препараты вводятся внутривенно, а после засыпания женщины и введения трубки в трахею, пациентку подключают к аппарату искусственной вентиляции легких и начинают оперировать. Во время операции женщина находится без сознания, качество наркоза – выше эпидурального, любая чувствительность во время хирургических манипуляций полностью исключается.
Воздействие препаратов на малыша не исключено, при этом подавляется и его центральная нервная система. Но вероятность тяжелых последствий и осложнений невелика. Многие женщины слышали о том, что существует еще и спинальная анестезия. Она является разновидностью эпидуральной, только отличия кроются в глубине введения лекарственных препаратов в позвоночник. Эпидуральная отличается от спинальной менее глубокой блокадой.
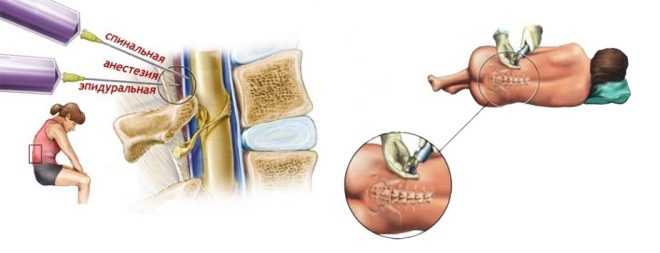
Люмбальная пункция происходит не в эпидуральное, а в субарахноидальное пространство позвоночника. Спинальная или спинномозговая анестезия проводится более тонкой иглой, а доз обезболивающих препаратов требуется несколько меньше, чем при эпидуральном наркозе. Эффект при спинальном обезболивании наступает значительно быстрее, почти сразу после введения медикаментов. В остальном эпидуральная и спинномозговая анестезия почти что одинаковы.
Спинальная анестезия
Плюсы:
- Угнетающее действие препарата на младенца ОТСУТСТВУЕТ (в кровь анестетик из спиномозгового канала не попадает).
- Манипуляция выполняется проще и быстрее, чем эпидуральный метод
- Гораздо более высокое качество обезболивания и расслабления мышц
- Быстрое начало действия (3-4 минуты). Вопрос начала действия анестезии очень важен, так как вместе с обезболивание снижается АД в нижней половине тела роженицы и ЦНС плода начинает страдать от гипоксии. При ЭА наступление достаточного обезболивания в среднем до 20 минут.
Минусы:
- Высокий риск падения АД требует тщательных профилактических мер (предварительное введение роженице большого объёма жидкости внутривенно перед КС от падения артериального давления у женщины не спасает.
- Анестезиологи используют для повышения АД адреномиметики ( эфедрин, мезотон, норадреналин и др.). Но адреномиметики повысят АД у женщины до нормы, а АД у плода может повысится выше допустимого, что приведёт к спазму сосудов головного мозга и гипоксии. И может закончится повреждением ЦНС.
- Ограничение по времени действия (60-70минут), что иногда недостаточно , однако некоторые препараты действуют до 2ч.и более)
- Выше частота развития головной боли у родительницы.
Медикаментозная анестезия родов
Боль, которую испытывает женщина в родах, зависит от того, как вообще женщина переносит боль, от размеров и положения ребенка в матке от силы маточных сокращений. Вот почему для каждой роженицы необходима индивидуальная анестезия родов.
Когда вероятны болезненные роды
Болезненные роды более вероятны в следующих ситуациях:
- если женщина психологически не подготовлена к родам;
- при нарушениях менструального цикла, болезненных менструациях;
- при первых родах;
- при рождении ребенка с большой массой тела;
- если роды длительные;
- при преждевременных родах;
- после излития околоплодных вод.
Методы медикаментозной анестезии родов
Внутримышечные или внутривенные инъекции анальгетиков и спазмолитиков (Баралгин, Но-шпа, Промедол и др.)
Эти препараты могут облегчить дискомфорт во время родов. Однако анальгетики способны вызвать сонливость и роженицы и ребенка, поэтому обычно используют для обезболивания на ранних этапах родов и для отдыха и подготовки к родам.
Ингаляционная анестезия родов
Вдыхание роженицей во время схватки анестетика, обычно смеси закиси азота и кислорода. Женщина может самостоятельно накладывать на лицо маску и вдыхать газовую смесь при появлении боли. Закись азота в организме не накапливается, поэтому ее можно использовать на протяжении всех родов. Ингаляционная анестезия снижает боль практически у половины рожениц.
Местная — инфильтрационная анестезия
Обычно применяется для того, чтобы вызвать чувство онемения болезненного места промежности во время рождения малыша или после родов при наложении швов. Местная анестезия неэффективна на протяжении родов.
Спинальная анестезия
Эпидуральная или спинальная анестезия родов
При этих методиках лекарственные препараты вводятся в поясничную область в непосредственной близости от нервов, для того чтобы заблокировать болевые ощущения в нижней части тела, причем роженица остается в сознании, но не ощущает боли ниже пояса. Эпидуральная и спинальная анестезии позволяют значительно или полностью обезболить роды.
При эпидуральной анестезии препарат для обезболивания вводится в пространство между внутренним и наружным листками твердой оболочки спинного мозга (отсюда и название метода: dura mater, латинский – твердая мозговая оболочка) и действует на спинномозговые корешки, которые проходят в этом пространстве.
Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов можно ввести через эпидуральный катетер.
Обычно время анестезии рассчитывают так, чтобы к моменту начала потуг действие препарата прекратилось. Но в некоторых ситуациях можно «выключить» и потуги (например, при высокой степени близорукости, тяжелых пороках сердца). Хотя боль на фоне эпидуральной анестезии полностью или почти полностью исчезает, может сохраняться ощущение давления при схватках. Возможны преходящее онемение, слабость и тяжесть в ногах.
У некоторых женщин на фоне действия эпидуральной анестезии схватки могут ослабевать на короткое время. Однако большинство рожениц отмечают, что эпидуральная анестезия помогает им расслабиться, и в то же время сократительная способность матки улучшается.
Эпидуральная анестезия позволяет отдохнуть и сохранить силы во время наиболее продолжительной части родов – при открытии шейки матки. В потужном периоде родов, при правильном применении, она не влияет на потуги.
Важно, что анестетики, использующиеся при этом виде обезболивания, практически не проникают в кровь малыша, у ребенка не нарушаются дыхание, сердцебиение
Отличие спинальной анестезии от эпидуральной
Спинальная анестезия – выполняется в том же месте, что и эпидуральная, но с некоторыми отличиями: используется более тонкая игла, доза анестетика для спинального блока значительно меньше и вводится он ниже уровня спинного мозга в пространство, содержащее спинномозговую жидкость. Сразу после инъекции спинального анестетика быстро развивается чувство «онемения» в нижней части туловища.
Общая анестезия в родах
Используется при экстренных ситуациях во время родов или при плановом кесаревом сечении, когда эпидуральная или спинальная анестезия противопоказаны. Общий наркоз устраняет боль, обеспечивает полную потерю чувствительности, но заодно – временное отсутствие сознания.
Наркоз действует быстро, женщина полностью расслабляется, а ее сердечно-сосудистая система остается стабильной. Общая анестезия является безопасной, но не позволяет женщине увидеть своего ребенка сразу после родов.
Спинальная анестезия
Местная (региональная) спинальная анестезия при кесаревом сечении обеспечивает блокировку всех видов чувствительности. В некоторых источниках может называться спинномозговой. Заключается в том, что лекарственный препарат вводится через прокол между позвонков в цереброспинальную жидкость. При этом игла вводится гораздо глубже, чем при эпидуральном наркозе.
Второе отличие данной методики — положение роженицы при введении анестетика. При эпидуральной она сидит, тогда как здесь ей предложат лечь в позу эмбриона, максимально поджав под живот ноги.
Показания
При кесаревом сечении проводится спинномозговая анестезия в следующих случаях:
- экстренная ситуация, а общий наркоз противопоказан;
- выполненная эпидуральная анестезия в начале естественных родов, которые необходимо завершить кесаревым сечением;
- гестоз;
- порок сердца;
- артериальная гипертензия;
- сахарный диабет;
- проблемы с почками.
Это щадящий вид анестезии, к которому врачи прибегают, если у роженицы обнаруживаются какие-то серьёзные проблемы со здоровьем. Однако спинальный наркоз имеет ряд противопоказаний, которые обязательно нужно иметь в виду.
Противопоказания
Имеются следующие противопоказания к спинальной анестезии при проведении кесарева сечения:
- отказ пациентки от такого вида обезболивания;
- отсутствие необходимого оборудования или квалифицированного специалиста;
- большая кровопотеря;
- нарушения, связанные с кровеносной системой;
- любые инфекции, воспаления, сепсис, герпес в стадии обострения;
- аллергия на вводимый препарат;
- проблемы с сердцем;
- высокое внутричерепное давление;
- гипоксия плода;
- заболевания ЦНС;
- употребление гепарина, варфарина или других антикоагулянтов непосредственно перед операцией.
Если не было учтено хотя бы одно противопоказание из данного списка, маму и ребёнка могут ожидать самые серьёзные осложнения после спинальной анестезии, применённой в ходе кесарева сечения. Именно поэтому, если операция проводится планово, женщина должна обговорить со своим лечащим врачом все проблемы своего здоровья и решить, подходит ей данный вид наркоза или нет. У него есть свои преимущества и недостатки.
Плюсы
Самый частый вопрос, которые задают роженицы, готовящиеся к кесареву сечению, — что лучше: спинальная или эпидуральная анестезия? Выбор во многом будет зависеть от индивидуальных особенностей женского организма, течения беременности и многих других факторов. Преимущества спинномозгового наркоза:
- отличное обезболивание без погрешностей, которые есть при эпидуральной анестезии;
- прекрасное расслабление мышечной системы;
- быстрота действия: всего 5-7 минут;
- минимальное воздействие лекарственными препаратами на плод: при эпидуральном наркозе объём вводимого вещества гораздо больше;
- возможность находиться в сознании на протяжении всех родов;
- из-за понижения давления врачи могут контролировать кровопотерю;
- восстановительный период проходит быстрее и гораздо легче, чем после общего наркоза;
- использование более тонкой иглы, чем при эпидуральной анестезии, так что болевые ощущения в месте прокола впоследствии исключены;
- отсутствие риска повреждения спинного мозга;
- более низкая цена.
В вопросе, какую анестезию выбрать (эпидуральную или спинальную) при кесаревом сечении цена вовсе не определяет качество. Здесь она ниже лишь потому, что объём вводимого лекарственного препарата гораздо меньше, чем используется при эпидуральном наркозе. Ну и, конечно, без недостатков не обходится ни одни вид анестезии.
Минусы
В редких случаях последствия спинальной анестезии в рамках кесарева сечения могут быть такими же опасными, как и при общем наркозе. Так что роженица заблаговременно должна знать обо всех недостатках данного вида обезболивания, к которым относятся:
- требуется высокий профессионализм анестезиолога;
- среди осложнений — инфицирование, менингит, токсическое отравление, судороги, остановка дыхания, повреждение спинного мозга, летальный исход, сильные головные или спинные боли, которые могут длиться в течение нескольких месяцев после операции;
- из-за неправильного прокола анестезия может вообще не сработать;
- анестетик слабо, но всё-таки может оказать влияние на ребёнка;
- ограниченное (не более 2 часов) время действия обезболивающего препарата:
- резкое падение давление у роженицы, которое сопровождается приступами тошноты и головокружения.
Так что, если вам предстоит пройти через кесарево сечение, стоит взвесить все плюсы и минусы спинальной анестезии, прежде чем воспользоваться данным методом наркоза. Несмотря на невысокую стоимость по сравнению с эпидуральной анестезией, иногда имеет смысл воспользоваться именно последним вариантом.
Эпидуральное обезболивание
Зачастую эпидуральной анестезией пользуются в операциях кесарева сечения, когда оно плановое, так как в этом случае требуется время на подготовку. Сделать прокол в экстренных случаях не всегда удается возможным, так как делается укол в определенное место над позвоночником на уровне поясницы. И в место, где выходят нервы из спинного мозга в позвоночном канале, вводится обезболивающее вещество через тонкую мягкую трубочку (катетер). В любой момент через катетер по мере необходимости добавляется лекарство. Результат анестезии — ясное сознание. Но пропадает вся чувствительность ниже пояса: болевая, тактильная и температурная. Пациентка перестает чувствовать свою нижнюю часть тела, не может пошевелить ногами.
Как и остальные виды, эпидуральная анестезия при кесаревом сечении имеет свои показания и противопоказания, достоинства и недостатки.
Показания:
- Преждевременные роды (на сроке беременности меньше 37 недель). При этом виде обезболивания происходит расслабление мышц тазового дна, головка плода испытывает перегрузки меньше и легче продвигается по родовому каналу;
- Повышенное артериальное давление либо гестоз — эпидуральная анестезия при кесаревом вызывает снижение давления;
- Дискоординация родовой деятельности. При данном осложнении отделы матки сокращаются с разной степенью активности, нет координации сокращений между ними. Это может быть из-за высокой сократительной активности маточной мускулатуры. Психологическое напряжение женщины также может привести к такому результату. Эпидуральная анестезия при кесарево сечении немного ослабляет интенсивность схваток, угнетает действие окситоцина;
- Продолжительные роды. Отсутствие полноценного расслабления в течение продолжительного промежутка времени приводит к аномалиям родовой деятельности, в этом случае необходимо применение анестезии, чтобы беременная женщина могла отдохнуть и восстановить силы.
Противопоказания:
- Нарушение свертываемости крови;
- Близкое расположение гнойничков к месту прокола;
- Инфекционные болезни;
- Аллергия на используемые лекарства;
- Тяжелые деформации позвоночника;
- Рубец на матке (не всегда);
- Неправильное положение плода (косое или поперечное);
- Большой вес ребенка, узкий таз;
- Отказ пациентки от эпидуральной анестезии при кесаревом сечении.
Преимущества заключаются в следующем:
- Ясное сознание беременной. Исключается риск интубации либо аспирации. Женщина находится в сознании и может насладиться всем процессом появления ребенка на свет;
- Отсутствие раздражения верхних дыхательных путей. Для женщин страдающих бронхиальной астмой данная анестезия предпочтительнее;
- У пациентки сердечно-сосудистая система сохраняет относительную стабильность, так как обезболивающий препарат набирает силу постепенно;
- Сохраняется относительная способность к движениям. Это является особенно важным условием, если у беременной имеются какие-либо мышечные патологии;
- Проведение длительной операции. Эпидуральная анестезия позволяет увеличить время наркоза, благодаря катетеру, через который возможна повторная подача анестетика;
- Обезболивание в послеоперационном периоде. Для послеоперационного обезболивания имеется возможность введения специальных веществ, которые называются опиоиды.
Недостатки анестезии:
- Риск ошибочного внутрисосудистого введения. А при несвоевременном обнаружении ошибки возможно развитие судорог, резкое понижение артериального давления;
- Опасность субарахноидального введения. Это значит введение анестетика под паутинную оболочку спинного мозга. Возможно развитие тотального спинального блока, если такое введение не будет обнаружено;
- Процедура эпидуральной анестезии сложнее остальных видов обезболивания;
- Операцию возможно начинать через определенный промежуток времени, так как до начала действия наркоза необходимо минут 10-20;
- Существует возможность неадекватного обезболивания. Иногда крестовые нервы не блокируются, и возникает дискомфорт во время операции;
- Некоторые препараты, применяемые при эпидуральной анестезии, проникают через плаценту. Это может привести к снижению сердечного ритма ребенка, нарушение дыхания новорожденного;
- Могут возникнуть неприятные ощущения после операции: боль в спине, головная боль, дрожь в ногах, нарушение мочеиспускания.
Но не следует сильно переживать, ведь наличие опыта и бдительности врача-анестезиолога и педиатра-неонатолога помогут избежать серьезных осложнений. Подробнее об эпидуральной анестезии →
Как делается?
Многие женщины, которым делали общий наркоз, совершенно уверены, что лекарство им вводили внутривенно, после чего они уснули. На самом деле эндотрахеальный наркоз более трудоемкий, но других его этапов пациентки обычно не помнят.
Если принято решение о проведении операции под общим наркозом, то готовить к нему женщину начинают заблаговременно. Если операция плановая, то лечь в стационар рекомендуется заранее, чтобы сделать все необходимые анализы и пройти премедикацию. Если операция проводится экстренно, то общий наркоз делают автоматически, не спрашивая женщину о ее предпочтениях. Во всех случаях, когда нужно глубоко обезболить и быстро извлечь малыша, эндотрахеальный наркоз является единственным разумным выходом.
Подготовка включает в себя прием препарата группы барбитуратов, обычно в таблетках. Премедикация необходима для того, чтобы женщина хорошо выспалась в ночь перед операцией. Крепкий сон улучшает уровень давления, предотвращает его спонтанные скачки.
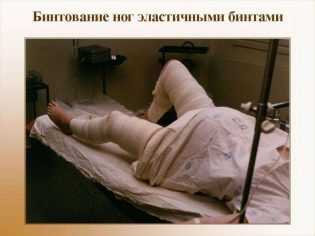
Утром в день операции делают клизму, чтобы очистить кишечник, бреют лобок, иногда рекомендовано бинтование эластичными бинтами нижних конечностей, чтобы исключить тромбоз.
В операционной пациентке вводится доза атропина, которая должна защитить ее сердце от возможного риска остановки в глубоком медикаментозном сне. Затем хирургическая бригада начинает готовиться к проведению операции, а анестезиолог проверяет уровень давления, пульс и вводит внутривенно анестетик. Этот препарат вызывает быстрое засыпание. Остальное происходит без ее участия, поскольку она переходит с разных стадий медикаментозного сна на последующие и порой видит сны, а порой просто временно «отсутствует». Все зависит от глубины наркоза.
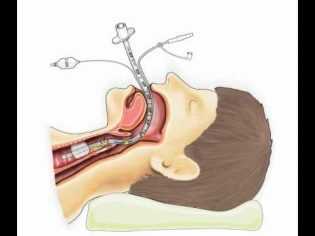
Как только врач убеждается, что пациентка крепко спит и не реагирует на прикосновения, он вводит в трахею роженице специальную трубку. Она обеспечит процесс легочного дыхания на протяжении операции, поскольку самостоятельно женщина дышать не будет.
По трубке в организм пациентки начинает поступать кислород, порой с примесью азота. Иногда в состав вдыхаемой смеси также вводят пары наркотических медикаментов. Трубка подключается к аппарату искусственной вентиляции легких.
Порой дозы препаратов дозируют современные дозомеры, которые отслеживают даже малейшие изменения концентрации того или иного газа и препарата для капельного распыления.
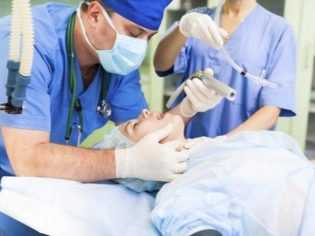
Анестезиолог находится рядом и каждую минуту контролирует состояние женщины. При необходимости он добавляет дозу анестетиков и миорелаксантов. В вене женщины находится установленный катетер. При необходимости через него будут введены любые медикаментозные средства, которых может потребовать состояние роженицы.
Примерно за 15 минут до окончания операции хирург оповещает анестезиолога о том, что можно прекращать поддержку, и с этого момента начинается медленное и постепенное пробуждение. Первым возвращается дыхательный рефлекс. Это становится сигналом для анестезиолога, чтобы извлечь из трахеи трубку. После операции пациентку отправляют в палату интенсивной терапии, где в течение ближайших часов ей предстоит выйти из состояния наркоза под наблюдением врачей.
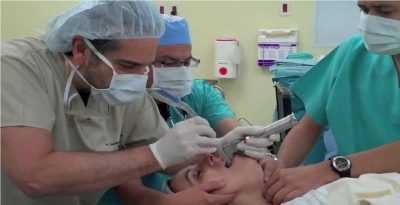
Как делают кесарево сечение с эпидуральной анестезией
Кесарево сечение с эпидуральной анестезией делают по этапам:
- Внутривенно – Атропин, противорвотное и антиаллергическое средство (подготовка).
- Капельница с солевыми растворами или заменителями плазмы (0,9% натрия хлорид, Рефортан).
- Установка иглы и катетера.
- При необходимости дополнительное введение в вену Тиопентала натрия.
- Извлечение плода.
- После операции коррекция артериального давления, Окситоцин для сокращения матки.
Точно так же проходит кесарево при спинальной анестезии, только не требуется введения катетера, и обезболивание наступает быстрее.
Сколько длится наркоз
В большинстве случаев спинальной или эпидуральной анестезии хватает на 2 часа. При эпидуральной она может быть продлена на некоторое время (до 10-15 минут) дополнительной дозой препарата, вводимого через катетер, а при спинальной подключают внутривенные инъекции. Если хирург видит, что операция затянется, то переходят на общий наркоз.
Через сколько отходит анестезия
В зависимости от продолжительности операции и, соответственно, дозы препаратов для наркоза, анестезия отходит на протяжении от 4-6 часов до 2-3 дней. Если женщина не имела ранее проблем с двигательной активностью и кровообращением в нижних конечностях, то уже на следующий день она обычно может передвигаться без особых затруднений, а к концу вторых суток полностью восстанавливается чувствительность.
Какие ощущения у женщины
После спинальной анестезии роженицы отмечают:
- болезненность в спине, она особенно ощущается при поворотах в кровати, наклоне, по отзывам похожа на крепатуру мышц после физического перенапряжения;
- головную боль и головокружение;
- перепады артериального давления;
- дрожь в теле;
- онемение в ногах.
Восстановление после
При отсутствии осложнений после спинальной или эпидуральной анестезии не нужны специальные восстановительные мероприятия. Обычно анестезиолог через 2-3 часа проводит контрольный осмотр, чтобы не пропустить скопление крови в спинномозговом канале. Это чаще всего встречается при слабом свертывании крови. При необходимости проводят процедуры для остановки кровотечения.
Место введения иглы или катетера обрабатывают антисептическими растворами (Мирамистин, Декасан).
Через 12 часов роженице помогают встать, и она должна постепенно «расхаживаться» — вначале по палате, затем по коридору. Если есть сильные боли, то назначают обезболивающие, при небольшой болезненности в спине – Парацетамол.
Важно обратить внимание на положение ног в кровати — они не должны быть скрещены или согнуты
Воду можно пить через полчаса по глоточку, а кушать разрешают обычно к вечеру, если кесарево было утром. В первые дни могут беспокоить головокружение, потемнение к в глазах при ходьбе, резком вставании, поэтому рекомендуется двигаться плавно.
РЕГИОНАРНАЯ АНЕСТЕЗИЯ
Когда:
- В родах для обезболивания схваток и лечения некоторых нарушений родовой деятельности
- Наиболее предпочтительный (для анестезиологов) метод обезболивания при кесаревом сечении
- Если необходимость в кесаревом сечении возникла у роженицы при уже проведенной эпидуральной анестезии — в этом случае нет необходимости делать анестезию заново или прибегать к общему наркозу
Плюсы:
- Нет необходимости в интубации трахеи
- Минимальные риски развития гипертензии (повышенного артериального давления ) у роженицы, что позволяет успешно использовать данный вид анестезии у рожениц с поздними гестозами, сопровождающимися повышенным давлением.
- Показание весьма спорное, поскольку снижение АД от регионарной анестезии может вызвать ещё большие нарушения маточно-плацентарного кровотока и вызвать гипоксию плода.
- Исключается раздражение дыхательных путей, а также риск занесения инфекции через них.
- Минимальный риск депрессии новорожденного (дыхание у новорожденного не угнетается, как при общем наркозе старинными газами). Но ЭА и СА вызывают блокаду не только вегетативной нервной системы, АД в нижней половине тела
роженицы снижается, что опасно нарушением маточно-плацентарного кровообращения, развитием гипоксии и повреждением ЦНС плода. Для оценки этих нарушений ЦНС новорожденного оценки по шкале Апгар недостаточно, необходима оценка нервной системы в динамики. К концу первых суток, когда развивается отёк участков головного мозга пострадавших от гипоксии, и в следующие несколько дней после рождения. - При кесаревом сечении роженица находится в сознании и может сразу увидеть родившегося малыша.
Минусы:
- Требуется большее время подготовки ( капельницы, введение успокоительных)
- Большая вероятность резкого падения артериального давления (на руках у роженицы), потеря сознания.
- Неврологические осложнения у женщины (головные боли, боли в позвоночнике ,нарушение чувствительности в нижних конечностях , воспалительные процессы)
- Весьма жёсткое ограничение по времени при однократном введении (спинальный метод)
Противопоказания
- Наличие инфекции в месте предполагаемой пункции
- Органические заболевания центральной нервной системы у роженицы
- Кровотечение
- Очень низкое артериальное давление
- Аллергические реакции на анестетики
- Серьёзные ортопедические нарушения делающие невозможным доступ к межпозвоночному пространству.
- Категорический отказ роженицы от данного вида анестезии
Существуют 2 вида регионарной анестезии ЭПИДУРАЛЬНАЯ и СПИНАЛЬНАЯ







